
JPALS認定薬剤師(アドバンスド)になりたい!
医薬品の適正使用の小領域(整形:骨粗鬆症)について学習したい!
以上のような、薬剤師の勉強の悩みにお答えします。
- JPALS認定薬剤師(アドバンスド)の小領域(整形:骨粗鬆症)のテスト対策
- 丸暗記に頼らない本質的な骨粗鬆症のメカニズムの理解
- 服薬指導とモニタリングの質の向上
- 骨粗鬆症の病態生理と代表的な治療薬についての知識習得
- 最新の学術情報や治療薬情報に基づいて治療指針に沿った薬物療法の提案
記事の最後に、JPALS認定薬剤師のテストを想定した理解度チェックテストを作成しました!

大手チェーン調剤薬局で8年勤務の後、ドラックストアに転職し管理薬剤師として働いています。
本記事では、JPALS認定薬剤師に必要な骨粗鬆症についての知識についてまとめました。
この記事を読めば、骨粗鬆症の基礎知識から最新のガイドラインの重点ポイントまで学習できます!
2026年度に『調剤報酬改定に薬剤師の質的向上を含む改訂内容(服用薬剤調整支援料2の1000点という高評価⇒JPALS認定薬剤師アドバンスド等を間接的に含む)』&『JPALS認定薬剤師の改訂により最短1年で取得可能』となりました。
2026年に入り同時に改訂となった背景から『薬剤師の質が本格的に問われ始めてきた」と言っても過言ではありません!
「薬剤師として権威性を発揮したい!けど、何から勉強したら良いの?」と悩んでいる方は、まずはジェネラリストとしてJPALS認定薬剤師を目指してみませんか?

骨粗鬆症を1から学び直しつつ最新のガイドラインまで確認し、骨粗鬆症の知識をアップデートしましょう!
骨粗鬆症の定義・疫学と正常な代謝メカニズム

骨粗鬆症の薬物治療を深く理解するためには、まず「骨がどのように生まれ変わっているのか(正常な代謝メカニズム)」を知ることが不可欠です。
薬の作用機序はすべて、この正常な代謝サイクルのどこかにブレーキやアクセルをかけることで成り立っているからです。

ここでは、最新のガイドラインデータに基づく疫学と、骨のリモデリング(新陳代謝)の基本をおさらいします。
1-1. 骨粗鬆症の定義・疫学と治療の目的
骨粗鬆症の『定義・疫学』と『治療の目的』は以下の通りです。
定義・疫学
骨粗鬆症は、骨強度(骨密度+骨質)の低下を特徴とし、骨折のリスクが増大しやすくなる骨格疾患と定義されています。
2025年版のガイドラインによれば、日本の推定患者数は1,590万人にのぼります。
しかし、骨粗鬆症検診の受診率は全国平均5.5%と極めて低く、多くの患者が「骨折して初めて自分が骨粗鬆症だと気づく」という深刻な背景があります。
骨粗鬆症は、骨塩(ヒドロキシアパタイト:水酸化リン酸カルシウム)と骨基質の比が一定のまま骨量(骨塩+骨基質)が減少した状態を指します。つまり、骨質は正常なのに骨絶対量が減少する疾患です。

スカスカのパンをイメージすると分かりやすいです!
パンの成分は変わらないけど、絶対量が少ない感じですね!
治療の目的
治療の真のゴールは「骨折(特に寝たきりの原因となる大腿骨近位部骨折や椎体骨折)を防ぎ、患者様のQOL(生活の質)を維持・改善し、健康寿命を延ばすこと」です。
骨密度(YAM値)を基準値まで上げることは、あくまでそのためのプロセスに過ぎません。

骨折予防が大切です!
1-2. 骨の構造と役割
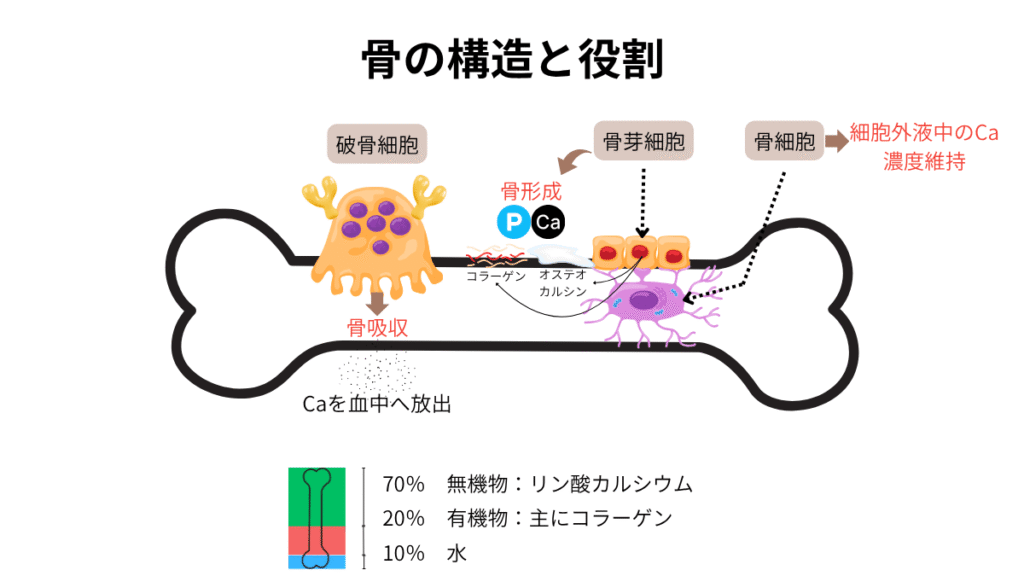
骨の構造
- 骨芽細胞
骨基質タンパク質合成により骨形成を行う。 - 骨細胞
細胞外液のカルシウム濃度維持を行う。 - 破骨細胞
骨吸収を行う。
骨組織には骨芽細胞、破骨細胞、骨細胞が存在しています。
- 【無機物】ミネラル(カルシウムやリン)
➢コンクリートの役割(骨密度) - 【有機物】コラーゲン線維
➢鉄筋の役割(骨質)
骨の固形成分の70%がリン酸カルシウム(ヒドロキシアパタイト)という無機質で、約20%はコラーゲンなどの有機物、残り約10%が水です。

建物の構造に例えると非常にわかりやすいです。
どちらが劣化しても建物(骨)はもろく、折れやすくなります。
骨粗鬆症治療では、コンクリートを足すだけでなく、鉄筋の劣化を防ぐ視点も重要になります。
骨の役割
骨の役割は大きく6つに分けられます。
- 支持(支柱)
➢全身の骨格を形成し、身体を支えて姿勢を保ちます。 - 保護(プロテクター)
➢頭蓋骨が脳を、肋骨が心肺を、骨盤が内臓や生殖器を守ります。 - 運動(レバー)
➢筋肉と連携し、関節を支点としたレバー(てこ)として働き、複雑な動作を可能にします。 - 造血(工場)
➢骨の中の「骨髄」で、赤血球・白血球・血小板を生産します。 - 代謝・内分泌(ホルモン分泌)
➢骨は「オステオカルシン」というホルモンを分泌し、血糖値の調節や認知機能の維持など全身の代謝に関わります。 - ミネラル貯蔵(巨大な貯蔵庫)
➢ 身体に必要なカルシウム(Ca)やリンを貯蔵する銀行のような役割です。血液中のCa濃度が低下すると、骨からCaを溶かし出して(引き出して)血中濃度を一定に保ちます。
この6つ目の「ミネラル貯蔵」の機能こそが、骨粗鬆症と極めて深く関係しています。
血中のCa濃度を保つために骨の貯蔵庫からCaを引き出しすぎてしまうと、骨はスカスカになってしまいます。

この「貯蔵庫からの出し入れ」をコントロールしているのが、次項で解説するホルモンたちです。
1-3. カルシウム代謝を操るホルモン・ビタミン・ミネラル
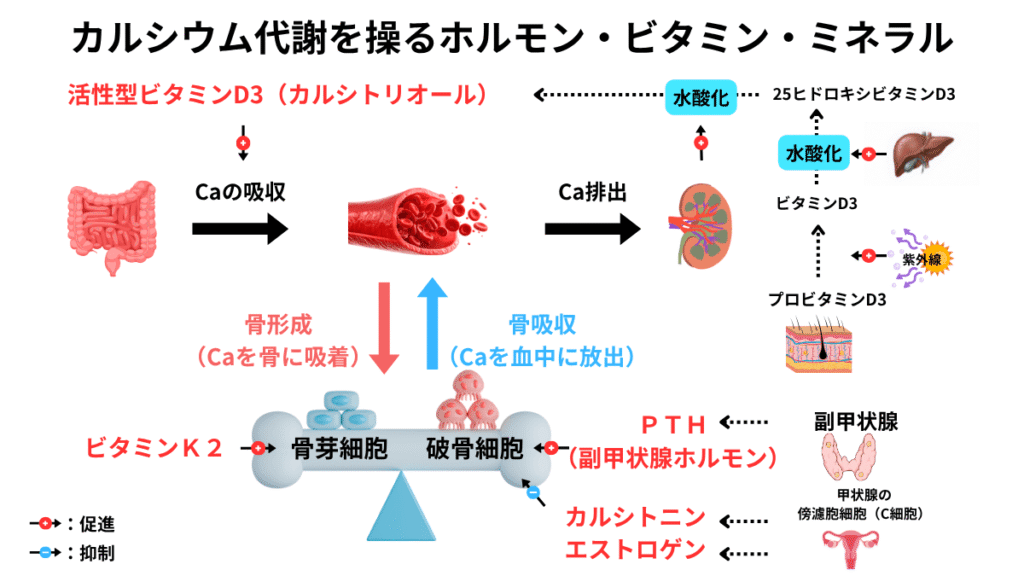
血中のカルシウム(Ca)濃度は生命維持に直結するため、以下の3つのホルモン・ビタミンによって厳格にコントロールされています。

ここは国試でも頻出のポイントでしたね!
| ホルモン・ビタミン | 産生部位 | 骨への主な作用(ここが薬の標的!) | 腸管・腎臓への作用 |
|---|---|---|---|
| 副甲状腺ホルモン(PTH) | 副甲状腺 | 【持続的分泌】 破骨細胞を活性化し骨吸収を促進 【間欠的投与】 骨芽細胞を活性化し骨形成を促進 | 腎臓でのCa再吸収促進、ビタミンDの活性化 |
| カルシトニン | 甲状腺 | 破骨細胞の働きを強力に抑え、骨吸収を抑制 | ※腎臓でのCaとP(リン)の再吸収を抑制⇒CaとP排泄促進⇒血中Ca低下 (高Ca血症治療薬としても有効) |
| 活性型ビタミンD3 | 皮膚で合成/腸管吸収後、肝臓→腎臓で活性化 | ※PTHの生成、分泌抑制を介して間接的な骨吸収抑制 | 腸管からのCa吸収を強力に促進 |
PTHは体内でダラダラ出続ける(持続)と骨を溶かしますが、薬として間欠投与すると、逆に骨を作る強力なアクセルになります(このパラドックスが第2章のテリパラチドに繋がります)。
1-4. 骨のリモデリング(骨吸収と骨形成)の正常なサイクル
の正常なサイクル-1024x576.png)
私たちの骨は、静止しているように見えて、実は約3〜5年のサイクルで古くなった骨を壊し(骨吸収)、新しい骨を作る(骨形成)という作業を絶えず繰り返しています。
これを骨のリモデリングと呼び、主に3つの細胞がリレーを行っています。
- 破骨細胞(骨を壊す)
➢骨芽細胞の表面にある「RANKL」(ランクエル)というスイッチが、破骨細胞の前駆細胞に結合することで活性化し、酸や酵素を出して古い骨を溶かします。 - 骨芽細胞(骨を作る)
➢破骨細胞が掘った穴に集まり、まずはコラーゲン(鉄筋)を分泌します。そこにカルシウムとリンを沈着させ、ヒドロキシアパタイト(水酸化リン酸カルシウム)として結晶化させることで、新しい骨(コンクリート)を造り上げます(骨形成)。この働きには「Wnt(ウィント)シグナル」という強力なアクセルが関わっています。 - 骨細胞(全体のコントロール役)
➢骨の中に埋め込まれた細胞で、骨にかかる力学的負荷(運動など)を感知します。骨形成が進みすぎないよう「スクレロスチン」という物質を分泌してWntシグナルを阻害し、骨形成にブレーキをかけます。また、骨細胞はFGF23(線維芽細胞増殖因子23)も分泌し、腎臓にてリンの排出を促す働きに関与しています。このFGF23が過剰になると、低リン血症性くる病・骨軟化症の原因となります。
1-5. 骨粗鬆症の病態:どこが崩れると病気になる?(原発性と続発性)
では、ここまで見てきた正常なサイクルが、なぜ崩れてしまうのでしょうか。
原因によって大きく2つに分かれます。
① 原発性骨粗鬆症(全体の約90%)
- 閉経後骨粗鬆症
➢女性ホルモン(エストロゲン)には、破骨細胞の働きを強力に抑え込む(ブレーキ)作用があります。閉経によってこのエストロゲンが激減すると、抑え込まれていた破骨細胞が一気に暴走し、骨を壊すスピードが作るスピードを上回ってしまうため骨密度が低下します。 - 退行期骨粗鬆症
➢加齢による腸管からのCa吸収低下や、骨芽細胞の機能低下によって起こります。
② 続発性骨粗鬆症(特定の原因があるもの)
- ステロイド性骨粗鬆症(GIOP)
➢糖質コルチコイドは、骨芽細胞を直接アポトーシス(自死)に追い込んで骨形成を強力にストップさせ、同時に腸管からのCa吸収を妨げます。骨密度がそれほど低くなくても、骨質(鉄筋)がボロボロになるため、投与開始から数ヶ月という短期間で骨折リスクが急上昇します。 - 生活習慣病など
➢糖尿病(高血糖による骨質の悪化)、慢性腎臓病(ビタミンDの活性化障害)、関節リウマチなどが原因となります。

ここまでの「なぜ?」が理解できれば、第2章の治療薬のメカニズムは面白いように頭に入ってきます!
代表的な骨粗鬆症治療薬
(薬理作用・特徴・服薬指導と同種同効薬の比較)
の正常なサイクル-2-1024x576.png)
現在の骨粗鬆症治療薬は、作用メカニズムから大きく以下の4つに分類されます。
- 骨吸収抑制薬(骨を溶かす破骨細胞にブレーキをかける)
- 骨形成促進薬(骨を作る骨芽細胞に強力なアクセルを踏む)
- 骨吸収抑制・骨形成促進薬(デュアルアクションで両方に働く)
- 骨代謝調整薬・材料補給(カルシウムの吸収を助け、骨の材料を補う)

まずは、全体像を俯瞰できる「完全版・治療薬チェックリスト表」で頭の中を整理しましょう。
骨粗鬆症治療薬の全体像と処方鑑査チェックリスト
| 【薬効分類】 薬剤クラス | 薬品名(商品名) | 作用機序・特徴 | 処方鑑査(禁忌・併用注意) | 副作用 | 服薬指導のポイント |
|---|---|---|---|---|---|
| 【骨吸収抑制】 ビスホスホネート製剤 | アレンドロン酸(ボナロン、フォサマック) リセドロン酸(アクトネル、ベネット) ミノドロン酸(ボノテオ、リカルボン) イバンドロン酸(ボンビバ) ゾレドロン酸(リクラスト) | FPP合成酵素阻害により、破骨細胞をアポトーシスへ導く。 第一選択薬でエビデンスが最も豊富。※ゾレドロン酸は年1回の点滴静注。 | 【禁忌】食道狭窄、服用後30分起立不能、低Ca血症 【注意】高度な腎機能障害、抜歯等【鑑査】製剤により用法が異なる(毎日/週1/月1/年1回など)ため用量確認。 | 消化器症状(食道炎等) 顎骨壊死(MRONJ) 非定型大腿骨骨折(AFF) 急性期反応(発熱等:主にゾレドロン酸) | 起床時・空腹時にコップ1杯の水のみで服用。 服用後30分(イバンドロン酸は60分)は横にならず飲食を避ける。 ※ゾレドロン酸投与後は数日内に発熱することがあると伝える。 |
| 【骨吸収抑制】 抗RANKL抗体 | デノスマブ(プラリア) | RANKLに結合し、破骨細胞の形成・活性化を根本から阻害。 6ヶ月に1回の皮下注。 重度腎機能障害でも用量調節不要。 | 【禁忌】低Ca血症、妊婦 【併用】Ca・VD配合剤 【鑑査】6ヶ月に1回の投与間隔が守られているか確認。 | 低Ca血症顎骨壊死(MRONJ) 非定型大腿骨骨折(AFF) | 自己判断での治療中断によるリバウンド(多発椎体骨折)リスクを説明し、継続を強く指導する。 |
| 【骨吸収抑制】 SERM | ラロキシフェン(エビスタ)バゼドキシフェン(ビビアント) | 骨にはエストロゲン作動薬、乳腺・子宮には拮抗薬として作用。 閉経後早期の女性に好適。乳がん等のリスクを上げない。 | 【禁忌】静脈血栓塞栓症(VTE)の既往、長期臥床、妊婦 【鑑査】手術や長期臥床の予定がある場合は事前の休薬を考慮。 | 静脈血栓塞栓症(VTE)更年期様症状(ほてり)下肢痙攣 | 長期臥床を伴う手術前等は休薬が必要。 下肢の痛みや息切れが出た時は速やかに受診する。 |
| 【骨吸収抑制】 女性ホルモン製剤 | エストラジオール(エストラーナテープ等) | エストロゲン受容体に結合し、破骨細胞の働きを直接抑制。更年期障害(ほてり等)の症状緩和と骨折予防を兼ねる。 | 【禁忌】乳癌、子宮内膜癌の既往、未治療の不正出血、血栓症 【鑑査】子宮を有する患者には必ず黄体ホルモンを併用(内膜癌予防)。 | 乳房緊満感不正出血静脈血栓塞栓症(VTE) | 異常な性器出血があれば受診する。 定期的な乳がん・子宮がん検診を推奨。 |
| 【骨吸収抑制】 カルシトニン製剤 | エルカトニン(エルシトニン) | 破骨細胞の受容体に結合し、骨吸収を即効で抑制。 中枢での鎮痛作用があり、急性期の圧迫骨折などに使用。 | 【禁忌】過敏症 【注意】気管支喘息(アナフィラキシーリスク) 【鑑査】週1〜2回の筋肉内注射。 | 悪心・嘔吐顔面潮紅アナフィラキシー | 注射後の一過性の顔面潮紅や吐き気は、徐々に慣れることが多いと伝える。 |
| 【骨形成促進】 PTH製剤 | テリパラチド(フォルテオ等) アバロパラチド(オスタバロ) | 間欠的投与により骨芽細胞のアポトーシスを抑制し、骨形成を強力に促進。 骨折リスクが極めて高い患者向け。 | 【禁忌】高Ca血症、骨肉腫リスク 【鑑査】生涯投与上限(テリパラチド24ヶ月、アバロパラチド18ヶ月)の厳守。 | 一過性の血圧低下悪心高Ca血症 | 注射直後の血圧低下(めまい等)による転倒に注意し、投与後約30分は座るか横になり安静にする。 |
| 【デュアルアクション】 抗スクレロスチン抗体 | ロモソズマブ(イベニティ) | スクレロスチンを阻害し、骨形成促進+骨吸収抑制。強力な骨量増加。 月1回皮下注。生涯上限12ヶ月。 | 【禁忌】低Ca血症、妊婦 【注意】過去1年以内の虚血性心疾患・脳卒中の既往 【鑑査】生涯上限12ヶ月のカウント。 | 注射部位反応心血管系事象低Ca血症 | 12ヶ月で終了後、骨密度低下を防ぐため必ず他の骨吸収抑制薬(BP製剤等)へ切り替えることをあらかじめ予告しておく。 |
| 【調整・材料】 活性型VD3製剤 | カルシトリオール(ロカルトロール) アルファカルシドール(ワンアルファ、アルファロール) エルデカルシトール(エディロール) | 腸管からのCa吸収促進(※エディロールは骨吸収抑制も有する)。 筋力維持・転倒予防効果も期待。 現在はエディロールが主流。 | 【禁忌】高Ca血症 【併用注意】ジギタリス製剤(不整脈誘発) 【鑑査】カルシトリオールのみ1日2回、その他は1日1回投与。 | 高Ca血症急性腎障害尿路結石 | 異常な口渇・多尿・便秘(高Ca血症の初期症状)があれば速やかに受診する。 |
| 【調整・材料】 ビタミンK2製剤 | メナテトレノン(グラケー) | オステオカルシンを活性化し、Caの骨への定着を促進する「接着剤」。 他剤と併用される。 | 【禁忌】ワルファリン投与中の患者(作用減弱) 【鑑査】吸収を上げるため「1日3回 食後」に設定されている。 | 胃部不快感等の消化器症状 | 吸収率を高めるため必ず「食後」に服用する。 納豆の摂取制限は不要。 |
| 【調整・材料】 カルシウム製剤 | L-アスパラギン酸Ca(アスパラCA)リン酸水素Ca(第二リン灰「山善」) | 骨の材料(ミネラル)を直接補給。 単独投与ではなく、他剤(デノスマブ等)との併用が基本。 | 【禁忌】高Ca血症、腎結石 【併用注意】ジギタリス製剤 【鑑査】Caとして1日500mg以上の場合は2回以上に分割投与が望ましい。 | 高Ca血症便秘 | 便秘に注意。吸収率を上げるため、用量が多い場合は分割して服用する。 |
| 【その他】 配合剤 | デノタスチュアブル | Ca、Mg、VDの配合により、血中Ca濃度の低下を防ぐ。デノスマブ投与時の低Ca血症予防として、原則併用される。 | 【禁忌】高Ca血症 【注意】重篤な腎不全 【鑑査】デノスマブ投与患者にセットで処方されているか確認。 | 便秘腹部膨満感 | チュアブル錠のため、水で飲み込まずに必ず噛み砕いて(または口中で溶かして)服用する。 |
| 【その他】 リン酸塩製剤 | ホスリボン配合顆粒等 | 血中リン濃度を上昇させ、骨の石灰化を促す。 低リン血症(くる病等)の改善に使用。 ※原発性骨粗鬆症は適応外。 | 【禁忌】高リン血症、高度な腎機能障害 【鑑査】原発性骨粗鬆症は適応外。 | 下痢高リン血症低Ca血症 | 水で薄めて服用することがある。 下痢に注意する。 |
2-1. 骨吸収抑制薬(骨を壊すのを防ぐブレーキ役)
破骨細胞の働きを抑え、骨吸収のスピードを遅らせることで相対的に骨密度を上昇させる薬剤群です。
現在の骨粗鬆症治療において広く使用されています。
① ビスホスホネート(BP)製剤
骨粗鬆症治療の第一選択薬として広く用いられています。
骨の主成分に強力に結合して長期間留まる性質があり、確実な骨折予防効果をもたらす反面、腸管吸収率をカバーするための「特殊な服用方法」が求められます。
薬剤師による的確な服薬指導が治療継続(アドヒアランス)の鍵を握る薬剤です。
同種同効薬の比較と使い分け
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| アレンドロン酸 (フォサマック、ボナロン) | 毎日、週1回、4週に1回(点滴) | BP製剤の標準薬。全骨折予防のエビデンスが豊富。経口ゼリー剤あり。 |
| リセドロン酸 (アクトネル、ベネット) | 毎日、週1回、月1回 | アレンドロン酸と同等の効果。上部消化管障害がやや少ないとされる。 |
| ミノドロン酸 (ボノテオ、リカルボン) | 毎日、月1回 | 国産薬。骨吸収抑制作用が非常に強力。錠剤が小型で飲みやすい。 |
| イバンドロン酸 (ボンビバ) | 月1回(経口)、月1回(静注) | 静注製剤があるのが強み。経口薬は服用後60分横になれない点に注意。 |
| ゾレドロン酸 (リクラスト) | 年1回(点滴静注) | 年1回の点滴で済む強力なBP製剤。服薬管理が困難な患者の切り札。 |
- アレンドロン酸(フォサマック、ボナロン)
長年使用されておりエビデンスが豊富な標準的な薬剤です。嚥下機能が低下し、錠剤が喉に引っかかりやすい高齢者には、水なしでツルンと服用できる経口ゼリー剤が有用です(※起床時・空腹時の条件は錠剤と同じです)。 - リセドロン酸(アクトネル、ベネット)
アレンドロン酸と同等の骨折抑制効果を持ちつつ、胃腸への負担が考慮されています。胃が弱く、BP製剤特有の胸やけや胃痛を起こしやすい患者で消化器症状を軽減したい場合に好まれて選択されます。 - ミノドロン酸(ボノテオ、リカルボン)
骨吸収抑制作用がBP製剤の中でも強い薬剤の1つです。その強力な作用ゆえに1回あたりの有効成分量を少なくでき、結果として錠剤を極めて小さく設計できるため、大きな錠剤を飲み込むのが苦手な患者に適しています。 - イバンドロン酸(ボンビバ)
経口薬は「服用後60分横になれない(他のBP製剤は30分)」という厳格なルールがありますが、最大の強みは静注製剤があることです。認知症などで毎朝の服薬管理が困難な場合でも、月1回の通院時に確実に投与できるため、治療継続のための強力な選択肢となります。 - ゾレドロン酸(リクラスト)
「1年に1回の点滴静注」で治療が完了するため、服薬継続が困難な患者において有力な選択肢となります。ただし、初回投与時にインフルエンザのような発熱や関節痛(急性期反応)が高頻度で現れるため、事前の説明と解熱鎮痛薬の準備などのフォローが必須です。
作用機序
- 骨のハイドロキシアパタイトに強力に結合。
- 破骨細胞内に取り込まれ、メバロン酸代謝経路を阻害。
- ファルネシルピロリン酸(FPP)合成酵素を阻害し、破骨細胞をアポトーシスへ導く。
窒素含有ビスホスホネート製剤は、投与されると速やかに骨の主成分であるハイドロキシアパタイトに沈着します。その後、破骨細胞が骨を吸収(溶かす)する過程で酸性の環境下において遊離し、破骨細胞内に取り込まれます。細胞内ではメバロン酸代謝経路における「FPP合成酵素」を強力に阻害することで、細胞の生存に必須なタンパク質のプレニル化をストップさせ、最終的に破骨細胞をアポトーシスに誘導して骨吸収を抑え込みます。
特徴
- 強力な骨吸収抑制作用と骨密度上昇効果。
- 腸管からの吸収率が絶望的に低い(約1%未満)。
- 骨表面に長期間留まるため、休薬後もある程度の効果が持続する。
極めて水溶性が高く腸管から吸収されにくいという物理化学的な弱点があり、これが後述する特殊な服用方法の理由となっています。一度骨に結合すると長期間(数年単位)留まる性質があるため、長期間の治療後に休薬期間(ビスホスホネートホリデー)を設けるかどうかの議論の対象にもなります。
処方鑑査(禁忌・併用注意)
- 【禁忌】
食道狭窄等の通過障害、服用後30分(イバンドロン酸は60分)の起立・坐位を保てない患者、低カルシウム血症の患者。 - 【併用注意・慎重投与】
高度な腎機能障害のある患者、抜歯等の侵襲的歯科処置を予定している患者。
食道炎のリスクから、服用後に上体を起こしていられない患者や食道狭窄のある患者には禁忌です。また、主に腎臓から未変化体のまま排泄されるため、高度な腎機能障害(クレアチニンクリアランス低下)患者への投与は原則として推奨されません。腎機能が著しく低下している場合は、後述するデノスマブなどが代替の選択肢となります。
副作用
- 上部消化管障害(食道炎、胃潰瘍など)。
- 薬剤関連顎骨壊死(MRONJ)。
- 非定型大腿骨骨折(AFF)。
- 急性期反応(発熱、関節痛など。※主にゾレドロン酸などの静注製剤)
最も頻度が高いのは胃部不快感や胸やけなどの上部消化管障害です。また、長期間(一般に3〜5年以上)の強力な骨吸収抑制に伴い、骨の微小な損傷(マイクロクラック)が新陳代謝で修復されずに蓄積することで、MRONJやAFFといった重大な副作用が稀に引き起こされることが知られています。
服薬指導のポイント
- 必ず「起床時・空腹時」に服用する(吸収低下を防ぐため)。
- コップ1杯(約180mL)の「水道水」のみで服用する(ミネラル分との結合を防ぐため)。
- 服用後30分(または60分)は水以外の飲食を避け、横にならない(食道炎を防ぐため)。
BP製剤の服薬指導では、「決まりだから守る」のではなく「物理・化学的な理由」を伝えることで患者の理解が深まります。 胃の中に食べ物(特にカルシウムやマグネシウムなどの多価陽イオン)があると、薬と強固に結合(キレート形成)して吸収が実質ゼロになるため、必ず空腹時に服用します。同様の理由でミネラルウォーター(硬水)もNGです。また、食道粘膜への刺激性が強いため、逆流による重篤な食道潰瘍を防ぐ目的で、十分な水で服用し重力で速やかに胃まで到達させる(=横にならない)必要があります。
② 抗RANKL抗体(デノスマブ)
破骨細胞の形成・活性化に必須のスイッチである「RANKL」を標的とした、完全ヒトモノクローナル抗体(商品名:プラリア)です。
強力な骨折抑制効果を持ちますが、休薬や自己中断によるリスクが非常に大きいため、患者の理解と同意が不可欠な薬剤です。
同種同効薬の比較と使い分け
デノスマブは半年に1回の皮下注射で済むため、服薬アドヒアランスが極めて良好な薬剤です。また、抗体医薬(細網内皮系で代謝)であり腎排泄型ではないため腎機能に応じた用量調節は不要ですが、特に重度腎機能障害患者では低カルシウム血症のリスクが高いため、慎重なモニタリングが必要です。
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| デノスマブ (プラリア) | 6ヶ月に1回(皮下注射) | 腎不全患者でも使用可能。 ただし低Ca血症予防の配合剤の原則併用と、自己中断防止の徹底が必須。 |
骨吸収抑制薬の中で、BP製剤と双璧をなす強力な薬剤です。通院による半年に1回の注射で済むため、経口BP製剤のような厳格な毎朝の服薬管理が難しい患者に適しています。また、最大の特徴として、腎機能が著しく低下している患者(透析患者含む)においても用量調節なしで投与可能であるため、BP製剤が禁忌または慎重投与となる腎不全患者に対しての選択肢として重宝されます。ただし、重度腎機能障害患者では低カルシウム血症のリスクが高いため、慎重なモニタリングが必要です。
作用機序
- 骨芽細胞から分泌される「RANKL」に特異的に結合し中和する。
- 破骨細胞の前駆細胞にあるRANK受容体への結合をブロック。
- 破骨細胞の「形成・機能・生存」のすべてを強力に阻害する。
骨吸収を行う破骨細胞は、骨芽細胞の表面にあるRANKLというサイトカインの刺激を受けることで誕生・活性化します。デノスマブはこのRANKLを直接捕まえて中和します。BP製剤が「すでに働き始めた破骨細胞を殺す」のに対し、デノスマブは「破骨細胞の誕生そのものを許さず、寿命も縮める」というアプローチで骨吸収を根本からストップさせます。
特徴
- 強力かつ可逆的な骨吸収抑制作用。
- 大腿骨を含む全ての部位で持続的な骨密度上昇効果を示す。
- 効果が切れると抑制が外れ、急速に骨吸収が再開する(可逆性)。
強力に骨吸収を抑え込みますが、抗体が体内から消失すると、その作用は速やかに失われます(BP製剤のように骨に長期間残ることはありません)。この「可逆性」が、後述するリバウンドリスクの最大の原因となります。
処方鑑査(禁忌・併用注意)
- 【禁忌】
低カルシウム血症の患者、妊婦または妊娠している可能性のある婦人。 - 【併用必須・注意】
低カルシウム血症予防のため、原則としてCa・Mg・VD配合剤(デノタスチュアブルなど)との併用が必要。重度の腎機能障害患者は特に慎重にモニタリングする。
強力に「骨からのCa引き出し」を止めるため、血中Ca濃度が急低下しやすくなります。これを防ぐため、高Ca血症の患者を除き、Ca・Mg・VD配合剤がセットで処方されているかを鑑査します。また、腎機能低下患者は元々ビタミンDの活性化障害などがあるため、より一層の低Ca血症への警戒(定期的な採血)が必要です。
副作用
- 低カルシウム血症。
- 薬剤関連顎骨壊死(MRONJ)。
- 非定型大腿骨骨折(AFF)。
投与後数日から数週間の間に低カルシウム血症(しびれ、痙攣、テタニーなど)が現れやすいため、初期症状の指導に注意が必要です。また、BP製剤と同じくに長期の強力な骨吸収抑制に伴うMRONJやAFFのリスクが存在します。
服薬指導のポイント
- 治療の自己判断による中断・遅延は厳禁。
- 自己中断により、抑えられていた破骨細胞が一気に暴走し「強烈なリバウンド」が起きる。
- 急激な骨密度低下と「多発椎体骨折」のリスクを説明し、定期的な受診(半年ごとの注射)を促す。
デノスマブの服薬指導で最も重要なのは「自己中断・受診遅延のリスク」を伝えることです。半年に1回の注射を忘れたり自己判断でやめたりすると、抑え込まれていた破骨細胞が一気にリバウンドして骨吸収が急激に亢進します。数ヶ月で骨密度が治療前の水準以下まで急降下し、「背骨が何箇所も同時に潰れる(多発椎体骨折)」危険性が極めて高くなります。やむを得ず治療を中止・変更する場合は、速やかにBP製剤等へ切り替える(シーケンシャル治療)必要があることを必ず指導します。
③ SERM(選択的エストロゲン受容体モジュレーター)
SERM(Selective Estrogen Receptor Modulator:サーム)は、組織によって「作動薬」にも「拮抗薬」にもなる非常にユニークで賢い薬剤です。
骨に対してはエストロゲンと同じように働いて骨をまもりますが、乳腺や子宮などにはエストロゲンの働きをブロックするように作用します。これにより、従来のホルモン補充療法(HRT)と比較して、乳腺や子宮への刺激を抑えた画期的な薬剤です。
同種同効薬の比較と使い分け
閉経後早期の、骨密度が低下し始めた比較的若い女性(50〜60代)に初期治療として選択されることがあります。乳がんや子宮体がんのリスクを上げずに、閉経によるエストロゲン低下の影響(骨量減少)のみをピンポイントで補うことができるのが、SERM共通の強みです。
【同種同効薬の比較表】
| 薬品名(商品名) | 投与間隔 | 特徴と使い分け |
|---|---|---|
| ラロキシフェン (エビスタ) | 1日1回 | 椎体骨折予防のエビデンスが豊富。ほてりや下肢痙攣がやや出やすい特徴がある。 |
| バゼドキシフェン (ビビアント) | 1日1回 | 非椎体骨折への効果も期待されて開発。ほてり等の副作用がやや少ないとされる。 |
どちらも1日1回の経口薬であり、閉経後骨粗鬆症に対して使用されますが、開発の経緯や副作用の出方に若干の違いがあり、以下のように使い分けられます。
- ラロキシフェン
古くから使用されており、椎体(背骨)骨折の予防効果に関するエビデンスが非常に豊富です。ただし、副作用として血管運動神経症状(いわゆる更年期障害のような「ほてり」や「多汗」)や、下肢のけいれん(こむら返り)がやや出やすいという特徴があります。 - バゼドキシフェン
ラロキシフェンより新しく、椎体骨折だけでなく非椎体骨折(手首や大腿骨など)への効果も期待されて開発されました。ラロキシフェンと比較すると「ほてり」などの副作用はやや出にくいとされており、患者の忍容性に合わせて選択・変更(スイッチ)されます。
作用機序
- エストロゲン受容体に結合するが、標的臓器によって作動薬(アゴニスト)または拮抗薬(アンタゴニスト)として異なる作用を示す。
- 骨組織においてはアゴニストとして働き、破骨細胞の働きを抑制することで骨吸収を抑え込む。
- 一方、乳腺や子宮組織においてはアンタゴニストとして働くため、細胞増殖を促進しない。
女性ホルモンであるエストロゲンは、破骨細胞の働きを抑える強力な「ブレーキ」の役割を果たしています。閉経によりエストロゲンが激減すると、破骨細胞が暴走して骨密度が低下します。SERMは、骨のエストロゲン受容体に結合してエストロゲンと同様のシグナルを送り、暴走した破骨細胞の働きを鎮めて骨吸収を抑制します。
特徴
- 骨密度を増加させつつ、乳がんや子宮体がんの発症リスクを増加させない。
- 総コレステロールやLDLコレステロールを低下させるなど、脂質代謝への好影響も報告されている。
- エストロゲン様作用の一部として、血液の凝固能を高める性質(血栓リスク)を持つ。
「骨には良いが、がんのリスクは上げない」という理想的なプロファイルを持ちます。また、脂質代謝の改善作用も持つため、生活習慣病が気になり始める閉経後女性にとってメリットの多い薬剤です。しかし、血液を固まりやすくする作用も併せ持つため、後述する血栓症への厳重な注意が必要となります。
処方鑑査(禁忌・併用注意)
- 【禁忌】
静脈血栓塞栓症(深部静脈血栓症、肺塞栓症、網膜静脈血栓症など)の既往がある患者、長期臥床の患者、妊婦または妊娠している可能性のある婦人。 - 【併用注意・慎重投与】
腎機能障害、肝機能障害のある患者。
処方鑑査において最も重要なのは「静脈血栓塞栓症(VTE)」のリスク評価です。過去にエコノミークラス症候群などを起こしたことがある患者には投与してはいけません。また、骨折や手術などで「長期臥床(ベッドから長期間動けない状態)」になることが予定されている患者には禁忌となるため、必ず休薬の指示が出ているか(または休薬を提案すべきか)を鑑査します。
副作用
- 静脈血栓塞栓症(VTE)
- 血管運動神経症状(ほてり、多汗など)
- 下肢痙攣(こむら返り)
重大な副作用はVTEです。また、服用開始初期に、エストロゲン受容体の調整作用によって「ほてり(ホットフラッシュ)」などの更年期様症状が強く出ることがあります。生活の質(QOL)を著しく下げる場合は、医師へ相談し他剤への変更を検討します。
服薬指導のポイント
- VTEの初期症状(ふくらはぎの痛み、むくみ、急な息切れ、胸の痛みなど)を伝え、現れた場合は直ちに受診するよう指導する。
- 「飛行機に長時間乗る」「骨折などで動けなくなる」「手術を予定している」といった場合は、事前に休薬が必要になることを伝える。
- 飲み始めに「ほてり」が出ることがあるが、徐々に慣れることが多いと説明し、安心感を与える。
SERMの服薬指導では、「血栓症リスクの回避」が最大のミッションとなります。血流が滞ると血栓ができやすくなるため、「長時間のフライトやバス旅行の前」「手術のために入院する前」などは、必ず医師や薬剤師に申し出るよう、お薬手帳などを活用して繰り返し指導します。
また、「足のふくらはぎが急に痛む、腫れる」「突然息苦しくなる」といった具体的な初期症状を伝えておくことが、重篤化を防ぐ命綱となります。
エストロゲン様作用により血液凝固能が高まるため、「静脈血栓塞栓症(深部静脈血栓症や肺塞栓症)」のリスクが上昇します。そのため、長期臥床を伴う手術前や、骨折等で動けない状態が続く場合は、事前の休薬指導が必要です。また、下肢の疼痛や急な息切れ等の症状があれば受診するよう伝えます。
④ 女性ホルモン薬(エストロゲン製剤)
閉経によって失われたエストロゲンそのものを外部から補充する治療(HRT:ホルモン補充療法)です。単に骨密度を改善するだけでなく、閉経に伴う様々な不快な症状を総合的にケアできるのが特徴です。
同種同効薬の比較と使い分け
エストロゲン製剤は、骨折予防のみを目的とした第一選択薬として用いられることは少なく、主に更年期症状を伴う患者に対して用いられます。経口薬や貼付剤、塗布剤など様々な剤形があります。
【同種同効薬の比較表】
| 薬品名(商品名) | 投与間隔・剤形 | 製剤特徴・使い分け |
|---|---|---|
| エストリオール (エストリール、ホーリン) | 1日1回(経口) | 作用がマイルドな弱エストロゲン製剤。子宮内膜への刺激が弱いため出血等のリスクは低いが、骨への効果もマイルド。 |
| エストラジオール (ジュリナ) | 1日1回(経口) | 天然型のエストロゲン経口薬。効果は高いが、肝臓での初回通過効果を受ける。 |
| エストラジオール (エストラーナテープ) | 2日に1回等(貼付剤) | 皮膚から直接吸収されるため肝臓の初回通過効果を回避でき、血栓症リスクや肝負担が少ない。現在のHRT(ホルモン補充療法)の主流の一つ。 |
| エストラジオール・レボノルゲストレル (ウェールナラ) | 1日1回(経口配合剤) | エストロゲンと黄体ホルモンが最初から配合されている薬。 子宮がある患者でも別に黄体ホルモンを飲む手間が省ける。 |
骨折予防の観点ではBP製剤やデノスマブ等に劣るため、あくまで「更年期症状が辛い患者の骨量減少予防」という位置づけになります。 剤形については、経口薬は消化管から吸収された後に肝臓を通過(初回通過効果)するため、肝機能への負担や凝固因子への影響(血栓リスク)が懸念されます。そのため、皮膚から直接血中に移行して肝臓をバイパスできる「貼付剤(テープ)」や「ゲル剤」などの経皮吸収型製剤は初回通過効果を回避できるため、経口製剤と比較して血栓リスクや肝への影響が少ないとされています。
また、子宮を有する患者にエストロゲンを単独投与し続けると子宮体がんのリスクが高まるため、通常は黄体ホルモン(プロゲステロン)を併用して内膜を保護する必要があります。ウェールナラのような配合剤は、この2成分が最初から1錠にまとまっているため、服薬間違いを防ぎアドヒアランスを向上させるのに非常に有用です。
作用機序
- 破骨細胞に存在するエストロゲン受容体に直接結合する。
- 破骨細胞の寿命を縮め、アポトーシス(自死)を誘導する。
- 骨芽細胞からのRANKLの産生を抑え、破骨細胞の新たな誕生も防ぐ。
女性ホルモンであるエストロゲンは、骨の代謝において「破骨細胞の働きを強力に抑え込むブレーキ」の役割を果たしています。閉経によりこの天然のブレーキが失われると、破骨細胞が暴走して急激に骨密度が低下します(閉経後骨粗鬆症)。エストロゲン製剤は、この失われたブレーキそのものを補充し、破骨細胞の働きを直接的にストップさせます。
特徴
- 骨吸収を抑制し、閉経直後の急激な骨量減少を食い止める。
- 血管運動神経症状(ほてり、発汗など)や泌尿生殖器の萎縮症状を著明に改善する。
- 長期投与により、乳がんや子宮体がんのリスクに影響を与える可能性があり、投与期間や併用療法に応じた適切な管理が必要。
最大のメリットは、患者のQOL(生活の質)を著しく下げる更年期障害を著明に改善することが知られています。しかし、女性ホルモンを外部から補充し続けることによる「がん」や「血栓」への影響を常に考慮する必要があります。
処方鑑査(禁忌・併用注意)
- 【禁忌】
乳がん・子宮内膜がんの既往がある患者、未治療の異常性器出血がある患者、血栓性静脈炎や肺塞栓症の既往がある患者、妊婦。 - 【鑑査の必須ポイント】
子宮を有する患者には、子宮内膜増殖症(子宮体がんの前段階)を防ぐため、必ず「黄体ホルモン(プロゲステロン)」が併用処方されているかを確認する。
薬剤師の処方鑑査において最も重要なのは「子宮の有無」の確認です。エストロゲン単独で投与し続けると、子宮内膜が異常増殖して子宮体がんのリスクが上がります。そのため、子宮がある患者には必ず黄体ホルモンを併用し、人工的に生理のような出血(消退出血)を起こさせて内膜を剥がし落とす必要があります(※手術等で子宮を全摘出している患者であれば、エストロゲン単独投与が可能です)。
副作用
- 乳房の緊満感、痛み。
- 不正出血(消退出血を含む)。
- 静脈血栓塞栓症(VTE)。
投与初期は体がホルモン変化に驚き、乳房が張って痛むことがよくあります。また、血が固まりやすくなるため、SERMと同様に静脈血栓塞栓症(VTE)のリスクに注意が必要です。
服薬指導のポイント
- 貼付剤の場合は、皮膚のかぶれを防ぐため、毎回貼る場所(下腹部や臀部など)を少しずつずらすよう指導する。
- 治療中に生理のような出血が起こることがあるが、治療の目的(内膜を剥がすため)であることを説明し安心させる。ただし、想定外の異常な出血が続く場合は受診を促す。
- 治療継続中は、必ず年1回の「乳がん検診」および「子宮がん検診(子宮がある場合)」を受けるよう強く推奨する。
患者は「ホルモンの薬=太る、がんになる」という漠然とした不安を抱えがちです。出血がなぜ起こるのかというメカニズムを論理的に説明し、定期的ながん検診さえ受けていれば過度に恐れる必要はないことを伝え、安心して治療を続けられるようサポートします。
⑤ カルシトニン製剤
甲状腺から分泌されるホルモン「カルシトニン」を製剤化したものです。
骨密度を上げる力はBP製剤などに劣りますが、中枢神経を介した「鎮痛作用」を持つという独自の特徴があり、骨折急性期の疼痛管理において補助的に用いられることがあります。
同種同効薬の比較と使い分け
現在、臨床現場で使用されているのはウナギ由来の合成カルシトニンである「エルカトニン」です(※かつて存在したサケ由来のサケカルシトニンは販売中止となっています)。
骨粗鬆症の長期的な根本治療というよりは、「激しい痛みを伴う急性期の骨折」に対するペインコントロール薬として活躍します。
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| エルカトニン (エルシトニン) | 週1〜2回(筋肉内注射) | 骨吸収抑制より「強力な鎮痛作用」を期待して急性期の圧迫骨折などに用いられる。 |
例えば、高齢者が尻餅をついて「背骨が潰れてしまった(急性期の椎体圧迫骨折)」場合、激しい痛みでベッドから起き上がれなくなります。寝たきりになると筋力も骨密度も一瞬で低下し、認知症も進行してしまいます。 このような時、エルカトニンの筋肉内注射を行うと、強力な鎮痛作用によって痛みが和らぎ、患者が早期にコルセットを着けて歩行リハビリを開始できるようになります。痛みが落ち着き、動けるようになった段階で、BP製剤やデノスマブなどの本格的な骨密度改善薬へバトンタッチ(スイッチ)していく使い方が一般的です。
作用機序
- 破骨細胞の表面にある「カルシトニン受容体」に直接結合する。
- 速やかに破骨細胞の働きを抑制し、骨吸収を抑制する。
- 中枢神経系(セロトニン系など)を介して鎮痛作用を示すと考えられている。
血中カルシウム濃度が上がりすぎた際に分泌されるカルシトニンは、破骨細胞の動きを「ピタッ」と止める即効性のブレーキです。また、骨への作用とは全く別のルートとして、脳(中枢神経)に直接働きかけて痛みの閾値を上げるという素晴らしい付加価値を持っています。
特徴
- 比較的速やかに骨吸収を抑制する。
- NSAIDs(ロキソプロフェンなど)とは異なるメカニズムの中枢性鎮痛作用。
- タンパク質(ポリペプチド)製剤であるため、経口投与できず注射(筋肉内)での投与となる。
「骨吸収抑制作用」と「鎮痛作用」の両方を併せ持つ薬剤です。タンパク質であるため胃酸で分解されてしまい飲み薬にはできません。通院による定期的な筋肉注射が必要となります。
処方鑑査(禁忌・併用注意)
- 【禁忌】
本剤の成分に対し過敏症の既往歴のある患者。 - 【併用注意・慎重投与】
気管支喘息の患者、発疹などのアレルギーを起こしやすい体質の患者。
エルカトニンはポリペプチド(タンパク質)製剤であるため、体内で異物とみなされてアレルギー反応を引き起こす可能性があります。特に「気管支喘息」の患者は、重篤なアナフィラキシーショックを起こすリスクが通常よりも高いため、喘息の既往歴の鑑査は必須事項となります。
副作用
- 悪心・嘔吐などの消化器症状。
- 顔面潮紅(顔が赤くほてる)、熱感。
- アナフィラキシーショック(稀だが重大)。
注射直後に、顔がカーッと熱くなったり(顔面潮紅)、胸がムカムカしたりすることが比較的よく見られます。これは薬剤の血管拡張作用などによるものです。
服薬指導のポイント
- 注射をした直後からその日のうちに、顔が赤くほてったり、少し吐き気がすることがあるが、薬の特性によるものであり徐々に慣れることが多いと事前説明し、安心感を与える。
- アナフィラキシーの初期症状(息苦しさ、全身のじんましん、冷や汗など)を伝え、万が一注射後に気分が悪くなったらすぐに看護師や医師に伝えるよう指導する。
- 「痛みを和らげて、早く動けるようにするためのお薬です」と治療の目的を明確に伝え、リハビリへの意欲を高める。
注射後の「顔のほてり」や「ムカムカ」は、事前に知らされていないと患者がパニックになる原因となります。薬剤師が「そういう反応が出ることがありますが、効いている証拠でもあり、すぐに落ち着くので大丈夫ですよ」と一言添えるだけで、患者の不安は大きく軽減されます。
2-2. 骨形成促進薬(新しい骨を強力に作るアクセル役)
これまでに解説した「骨吸収抑制薬(ブレーキ役)」が「今ある骨を減らさない」ための薬剤であるのに対し、ここで解説する「骨形成促進薬(アクセル役)」は、骨を作る職人である骨芽細胞を直接刺激し、「新しい骨を強力に造り上げる」薬剤群です。
複数の椎体骨折がある患者や、既存骨折に加えて極端な低骨密度があるような、骨折の危険性が「極めて高い」と評価された患者に対する第一選択薬として、最新のガイドライン(2025年版)でも強く推奨されています。

ここでは代表的な骨形成促進薬であるPTH製剤について徹底解説します。
① PTH(副甲状腺ホルモン)製剤
骨を「造る」ことに特化した強力な薬剤です。
その強力な作用ゆえに、動物実験における骨肉腫発現の懸念や効果の頭打ちといった理由から「生涯の投与期間に厳格な上限」が定められているのが最大の特徴です。
薬剤師の処方鑑査における「投与期間の管理」が極めて重要になります。
同種同効薬の比較と使い分け
PTH製剤は、毎日自分で注射を打つ「連日投与製剤」と、週に1〜2回投与する「間欠投与製剤」に大きく分かれます。
近年では従来のテリパラチドに加え、より骨形成に特化した次世代のPTH関連ペプチド(アバロパラチド)も登場し、患者の通院頻度、自己注射の可否、および必要な投与期間上限に合わせて細かく使い分けられます。
【同種同効薬の比較表】
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| テリパラチド (フォルテオ等) | 連日(自己注射) | 毎日投与で骨芽細胞を継続的に刺激する。 生涯投与上限は24ヶ月。 |
| テリパラチド (テリボン等) | 週2回(自己注射)、週1回(皮下注) | 通院や手技の負担に合わせて選択可能。 生涯投与上限は24ヶ月。 |
| アバロパラチド (オスタバロ) | 連日(自己注射) | 次世代PTH関連ペプチド。より「骨形成優位(anabolic windowが広い)」設計。 生涯上限18ヶ月。 |
強力に骨を造り上げる目的は共通していますが、患者の状況に応じて以下のように使い分けられます。
- テリパラチド(連日投与)
毎日コツコツと骨芽細胞を刺激し続けることで、持続的かつ強力な骨量増加をもたらします。自己注射の手技を習得でき、毎日の管理が可能な患者に適しています。 - テリパラチド(週1回・週2回投与)
毎日の自己注射に抵抗がある患者や、手技の習得が難しい高齢者などに選択されます。通院して医療従事者に打ってもらう製剤と、週2回の自己注射製剤があり、ライフスタイルに応じた選択が可能です。 - アバロパラチド
テリパラチドと比較して、PTH受容体の特定の状態(RG型)に選択的に結合するように設計された次世代のPTH関連ペプチドです。これにより、PTH製剤特有の「骨吸収の亢進(溶かす作用も引き上げてしまう)」を抑えつつ、早期から骨芽細胞を増やしてより「骨形成優位」な状態(anabolic windowが広い状態)を作り出すことができます。ただし、生涯の投与上限が「18ヶ月」とテリパラチド(24ヶ月)よりも短い点に注意が必要です。
作用機序
- PTHは「持続的」に分泌されると骨を溶かす(骨吸収促進)。
- 薬として「間欠的(1日1回や週1〜2回)」に投与すると、逆に骨を造る(骨形成促進)。
- 骨芽細胞のアポトーシス(自死)を抑制し、寿命を延ばして骨基質の産生を促す。
生体内において、副甲状腺ホルモン(PTH)は血中カルシウム濃度が低下した際に分泌され、骨からカルシウムを溶かし出して(骨吸収)血中濃度を回復させる働きを持っています。
実際、副甲状腺機能亢進症などでPTHが「ダラダラと持続的」に分泌され続けると、骨はスカスカになってしまいます。 しかし、薬として「1日1回」や「週に数回」というように「間欠的」に血中濃度を上げる投与法を用いると、全く逆の現象が起きます。
骨芽細胞の自死(アポトーシス)が防がれて寿命が延び、骨芽細胞の数と働きが飛躍的に増加し、効率的に新しい骨形成が促進されます。この「持続と間欠のパラドックス」がPTH製剤の作用機序の最大のポイントです。
特徴
- 既存骨折を有する重症患者に対し、骨折リスク低下効果が高い薬剤です。
- 骨の微細構造(骨質)を改善し、太く丈夫な骨を形成する。
- 生涯の投与期間に厳格な上限があり、投与終了後は「シーケンシャル治療」が推奨されます。
骨密度を上げるだけでなく、骨の梁(海綿骨の微細構造)を太くして物理的な骨強度(骨質)そのものを改善する働きに優れています。
投与期間の上限(テリパラチドは24ヶ月、アバロパラチドは18ヶ月)を迎えて治療を終了した後にそのまま放置すると、せっかく獲得した骨密度が急激に低下してしまいます。
投与上限に達した後は、必ずビスホスホネート製剤やデノスマブなどの骨吸収抑制薬に切り替えて(スイッチして)骨量を維持する「シーケンシャル治療(逐次療法)」を行うことが推奨されます。
処方鑑査(禁忌・併用注意)
- 【禁忌】
高カルシウム血症の患者、骨肉腫のリスク因子(骨ページェット病、原因不明のALP上昇、過去の骨への放射線治療歴など)を有する患者、妊婦。 - 【鑑査の必須ポイント】
過去の投与歴を含め、生涯の投与上限(24ヶ月または18ヶ月)を超えていないかを厳密に確認する。
処方鑑査において重要なのは「投与上限期間の管理」です。
動物実験(ラット)において、生涯の大部分にあたる期間を大量投与した結果、骨肉腫の発生が認められたため、安全性を考慮して厳格な上限が設定されています。
お薬手帳などを活用し、他院での過去の投与歴がないか、合算して上限を超えないかを必ず鑑査します。一過性に血清カルシウム値を上昇させるため、高カルシウム血症の患者には禁忌です。
副作用
- 一過性の血圧低下(めまい、立ちくらみ、悪心など)。
- 高カルシウム血症。
- 注射部位反応(発赤、疼痛など)。
投与開始初期に最も注意すべきは、血管拡張作用などにより、一過性の血圧低下が生じることがあります。
これにより、注射直後から数時間にかけて強い「めまい」や「立ちくらみ」「悪心(気持ち悪さ)」を感じることがあります。
強力に骨代謝を回すため、血清カルシウム値や尿酸値が上昇することがあり、定期的な血液検査によるモニタリングが必要です。
服薬指導のポイント
- 注射直後は一過性の血圧低下によるめまいや立ちくらみが起こることがあるため、転倒を防ぐために「注射後約30分は座るか横になって安静にする」よう指導する。
- 一生のうちで使える期間(24ヶ月または18ヶ月)が決まっている特別な薬であることを伝え、自己判断で休薬せずスケジュール通りに使い切る重要性を説明する。
- 投与上限に達して治療が終了した後は、別の薬(飲み薬や半年に1回の注射など)に切り替えて骨を維持する必要があること(シーケンシャル治療)をあらかじめ予告しておく。
服薬指導の最大のポイントは「注射直後のめまいによる転倒防止」です。
特に投与開始初期は症状が出やすいため、「注射を打った後は、家事などをせずに30分はソファで座ってテレビを見るなどして安静にしていてくださいね」と具体的に指導します(徐々に体が慣れて症状は出にくくなります)。
治療のゴール(上限期間と次の薬へのバトンタッチ)を最初から共有しておくことで、患者の治療に対するモチベーションとアドヒアランスを高く維持することができます。
投与直後から数時間にかけて、血管平滑筋の弛緩による一過性の血圧低下(めまい、立ちくらみ、悪心)が現れやすくなります。転倒を防ぐため、「注射後約30分は座るか横になって安静にする」よう指導します。
- 血圧低下のメカニズムについて
PTH受容体は骨や腎臓だけでなく血管平滑筋にも存在しており、その刺激により血管が拡張(弛緩)して末梢血管抵抗が低下します。その結果、血圧が一時的に低下し、脳血流が相対的に減少することで「めまい」や「立ちくらみ」といった症状が現れることがあります。また、この血圧低下に対する体の調整(自律神経による血圧維持反応)が十分に働かない場合や、迷走神経反射が関与することで、症状が強く出ることもあります。 - 徐々に慣れる(一過性)理由
毎日(または毎週)注射を繰り返していると、血管の受容体が刺激に鈍感になっていく(受容体の脱感作・ダウンレギュレーション)ためです。また、体の自律神経(血圧を保つ反射機構)もこの変化に適応してくるため、通常は数回〜数週間の継続で症状は出にくくなります。 この「最初は驚くかもしれないが、必ず慣れて出なくなる」というメカニズムを初回に論理的に説明しておくことで、患者の不安による自己中断を強力に防ぐことができます。
2-3. 骨吸収抑制・骨形成促進薬(デュアルアクションの新星)
近年登場した、全く新しいメカニズムを持つ画期的な薬剤クラスです。
「骨形成の促進(アクセル)」と「骨吸収の抑制(ブレーキ)」という、相反する2つの作用を同時に併せ持つ(デュアルアクション)ため、現在使用できる骨粗鬆症治療薬の中で最も強力に骨密度を上昇させる力を持っています。 骨折の危険性が極めて高い(Very High Risk)患者の切り札として位置づけられています。
① 抗スクレロスチン抗体(ロモソズマブ)
骨細胞から分泌される「スクレロスチン」を標的とした完全ヒト化モノクローナル抗体(商品名:イベニティ)です。 強力な効果の反面、投与期間の上限(12ヶ月)と心血管系事象(心筋梗塞・脳卒中)へのリスク管理が必要となるため、薬剤師による厳密な処方鑑査が求められます。
同種同効薬の比較と使い分け
現在、このデュアルアクションを持つ薬剤はロモソズマブのみです。 骨折の危険性が極めて高い患者に対して、PTH製剤(テリパラチド等)と並ぶ強力な第一選択薬として推奨されています。
月1回の皮下注射を医療機関で行うため、毎日の自己注射(PTH製剤の一部)が困難な患者でも確実な治療が可能です。
【製剤の比較表】
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| ロモソズマブ (イベニティ) | 月1回(皮下注射) | デュアルアクションによる最強クラスの骨量増加。生涯投与上限は12ヶ月。 |
複数の椎体骨折があるなど、骨折リスクが極めて高い患者において、早期に骨密度を上げる必要がある場合に選択されます。同じく強力な骨形成促進薬であるPTH製剤(テリパラチド等)との主な使い分けのポイントとしては、ロモソズマブは「月1回の通院投与」であること(自己注射の負担がない)、そして「骨吸収も抑制する」点が挙げられます。また、後述する心血管系事象のリスクがあるため、患者の既往歴によってPTH製剤と慎重に使い分けられます。 (※現場のツボ:イベニティは1回用量(210mg)を投与するために「105mgのシリンジを2本、部位を変えて連続で皮下注射する」必要があります。)
作用機序
- 骨細胞から分泌される「スクレロスチン」に特異的に結合し、その働きを中和・阻害する。
- スクレロスチンによるWntシグナル伝達阻害が解除され、骨芽細胞が活性化して強力に骨形成が促進される(アクセル)。
- 同時に、RANKLの発現が低下することで破骨細胞の働きが抑えられ、骨吸収が抑制される(ブレーキ)。
骨の内部にいる骨細胞は、骨の形成が進みすぎないように「スクレロスチン」というブレーキ物質(糖タンパク)を分泌して、骨芽細胞の働きをコントロールしています。ロモソズマブは、このスクレロスチンを捕まえて無効化します。ブレーキが外れることで骨芽細胞がフル稼働して新しい骨を猛烈に造り(骨形成促進)、さらに副次的な作用としてRANKLの産生を減らして破骨細胞の働きも抑え込む(骨吸収抑制)という、理想的な二刀流の効果を発揮します。
特徴
- 現在の骨粗鬆症治療薬の中でトップクラスの骨密度上昇効果(特に腰椎)を示す。
- 骨形成促進効果は投与後早期にピークを迎え、その後徐々に減弱する。
- 生涯の投与期間上限が「12ヶ月(1年)」と定められており、その後シーケンシャル治療が推奨されます。
投与開始から数ヶ月で劇的に骨密度を増加させますが、その強力な骨形成促進効果はずっと続くわけではなく、後半になると徐々に落ちていき、骨吸収抑制作用が主体となっていきます。
そのため、一番おいしい期間(12ヶ月)でスパッと投与を終了するルールになっています。
終了後は、獲得した骨量を維持するために必ずビスホスホネート製剤やデノスマブなどの骨吸収抑制薬へバトンタッチする「シーケンシャル治療」を行うことがガイドラインでも強く推奨されています。
処方鑑査(禁忌・併用注意)
- 【禁忌】
低カルシウム血症の患者、妊婦または妊娠している可能性のある婦人。 - 【併用注意・慎重投与】
過去1年以内の虚血性心疾患(心筋梗塞や狭心症など)または脳卒中の既往のある患者、高度な腎機能障害のある患者。
処方鑑査で絶対に見逃してはならないのが「投与上限12ヶ月」のカウントと、「心血管系事象の既往歴」の確認です。
海外の臨床試験において、対照薬群に比べて虚血性心疾患や脳血管障害の発現割合が高かったという報告があるため、過去1年以内に心筋梗塞や脳卒中を起こした患者には原則として投与を避けることとされています。
また、強力に骨を造る過程で血中のカルシウムが骨に大量に取り込まれるため、低カルシウム血症のリスクがあり、デノスマブと同様にCa・Mg・VD配合剤等の併用が推奨されます。
副作用
- 注射部位反応(紅斑、疼痛、腫脹など)。
- 低カルシウム血症。
- 心血管系事象(虚血性心疾患、脳卒中など)。
最も頻度が高いのは、注射した場所が赤く腫れたり痛んだりする注射部位反応です。重大な副作用としては低カルシウム血症と、前述の心血管系事象があります。
服薬指導のポイント
- 治療期間が「12ヶ月(1年)限定」であることを初回から伝え、ゴールを共有する。
- 12ヶ月の治療終了後は、せっかく増えた骨を減らさないために「別の飲み薬や注射(骨吸収抑制薬)」に必ず切り替える必要があることを予告しておく。
- 服薬期間中に(※1 心血管系事象のサイン)が出た場合は、直ちに救急受診するよう指導する。
服薬指導では、「1年間の期間限定プロジェクトであること」と「その後のバトンタッチ(シーケンシャル治療)の重要性」を患者としっかり共有することがアドヒアランス維持の鍵となります。
終了後の治療計画を初回から伝えておくことで、自己判断による治療離脱を防ぐことができます。
万が一の心血管系事象に備え、心筋梗塞や脳卒中の初期症状を分かりやすく伝えておくことが、薬剤師としての重要なリスクマネジメントになります。
- 心筋梗塞を疑うサイン
突然の激しい胸の痛みや圧迫感、胸が締め付けられるような感じ、左腕や肩・顎への痛みの広がり、冷や汗、息苦しさ。 - 脳卒中を疑うサイン
片側の顔や手足の突然のしびれ・麻痺(力が入らない)、ろれつが回らない、言葉が出ない、突然の激しい頭痛やめまい。
2-4. 骨代謝調整薬・材料補給(骨の土台を作る)
どんなに優れた「ブレーキ(骨吸収抑制薬)」や「アクセル(骨形成促進薬)」を使っても、骨の材料(コンクリート)自体が不足していれば丈夫な骨は造れません。
ここで解説する薬剤は、カルシウムの吸収を助けたり、骨への定着を促したりする「縁の下の力持ち」です。
単独での骨折抑制効果は強力な新薬に劣るため、基本的には他の薬剤と併用して治療の土台を支える目的で使用されます。
① 活性型ビタミンD3製剤
腸管からのカルシウム吸収を強力に促進する薬剤です。
また、ビタミンDには筋肉のタンパク質合成を促す作用もあるため、高齢者の「転倒予防」という観点でも非常に重要な役割を担います。
同種同効薬の比較と使い分け
同じ活性型ビタミンD3製剤でも、体内での活性化プロセスや骨への直接作用の強さによって使い分けられます。現在は、骨吸収抑制作用も併せ持つ次世代型のエルデカルシトールが主流となっています。
【同種同効薬の比較表】
| 薬品名(商品名) | 構造による分類 | 投与間隔・剤形 | 転倒防止効果 | 禁忌 | 特徴と使い分け |
|---|---|---|---|---|---|
| カルシトリオール (ロカルトロール) | 活性型ビタミンD3 | 1日2回 | あり | 高Ca血症 VD中毒症 | 完全な活性型。肝不全・腎不全でも直接作用するが1日2回服用。 |
| アルファカルシドール (アルファロール、ワンアルファ) | 活性型ビタミンD3のプロドラック | 1日1回 | あり | - | 肝臓で活性化されるマイルドな製剤。活性化に腎機能は不要。 |
| エルデカルシトール(エディロール) | 活性型ビタミンD3誘導体 | 1日1回 | 明確なエビデンスは限定的 | 妊婦・授乳婦 | 腸管からのCa吸収に加え骨吸収抑制作用も持つ現在の主流薬。 |
- カルシトリオール
すでに「完全な活性型」であるため、肝臓や腎臓の機能が低下している患者でも確実に効果を発揮します。ただし、作用が速く強力である反面、血中からの消失も早いため「1日2回の服用」が一般的になる点に注意が必要です。 - アルファカルシドール
服用後に肝臓で代謝されて初めて効果を発揮するプロドラッグ的な性質を持つため、効果がマイルドに現れます。 - エルデカルシトール
従来の腸管からのカルシウム吸収促進作用に加え、自ら「破骨細胞の形成を抑える(骨吸収抑制)」作用を併せ持つよう設計された次世代型です。他の2剤よりも強力な骨量増加効果と骨折抑制効果(2025年日本骨粗鬆症学会ガイドラインにて椎体・非椎体ともにA評価)を示します。
【骨密度増加及び骨折予防効果】
カルシトリオール、アルファロール < エルデカルシトール
作用機序
- 腸管の粘膜細胞に働きかけ、カルシウム結合タンパク質の合成を促進することでカルシウムの吸収を高める。
- 血中カルシウム濃度を正常に保つことで、骨を溶かす副甲状腺ホルモン(PTH)の過剰分泌を抑え込む。
- エルデカルシトールは、上記に加えて破骨細胞の形成を抑制する。
食事から摂取したビタミンDは、通常「肝臓」と「腎臓」の2段階で活性化されて初めて働きます。
加齢や腎機能の低下によりこの活性化システムが衰えると、カルシウムが吸収できなくなります。
活性型ビタミンD3製剤は、最初から(あるいは1ステップで)活性型として働くため、腸管からのカルシウム吸収をダイレクトに回復させ、骨の材料不足を解消します。
特徴
- 加齢に伴う腸管からのカルシウム吸収低下を改善する。
- 筋力を維持・向上させ、高齢者の転倒リスクを低下させる効果(転倒予防効果)が期待される。
- 強力にカルシウムを吸収するため、血中カルシウム濃度が上がりすぎるリスクを常に伴う。
「骨の薬」であると同時に「筋肉の薬」でもあります。筋力低下(サルコペニア)を伴う高齢の骨粗鬆症患者において、骨を強くしながら転倒自体も防ぐという一石二鳥のメリットをもたらします。
処方鑑査(禁忌・併用注意)
- 【禁忌】
カルシトリオール:高Ca血症、VD中毒症/エルデカルシトール:妊婦・授乳婦 - 【併用注意・慎重投与】
ジギタリス製剤を投与中の患者(高カルシウム血症に伴い不整脈が誘発される恐れがあるため)。 - 【鑑査の必須ポイント】
カルシトリオールのみ「1日2回」の用法となっているか確認する。
処方鑑査では、ジギタリス製剤(ジゴキシンなど)との併用に細心の注意を払います。ビタミンDによって血中カルシウム濃度が上昇すると、ジギタリスの心筋への作用が増強され、致死的な不整脈を引き起こす危険性があります。
副作用
- 高カルシウム血症。
- 急性腎障害。
- 尿路結石。
最大の副作用は高カルシウム血症です。特に強力なエルデカルシトール(エディロール)において発現頻度が高く、高カルシウム血症が進行すると腎機能が急速に悪化(急性腎障害)することがあるため、厳重な警戒が必要です。
服薬指導のポイント
- 高カルシウム血症の初期症状(異常な口の渇き、多尿、便秘、悪心など)を伝え、これらの症状が出たらすぐに受診するよう指導する。
- 定期的な血液検査(血清カルシウム値や腎機能の測定)が安全な治療に不可欠であることを説明し、受診を促す。
- 日常生活で水分を適度に摂取し、脱水を防ぐようアドバイスする。
患者自身に「高カルシウム血症のサイン」に気づいてもらうことが重症化を防ぐ鍵となります。「最近、やたらと喉が渇いて水をたくさん飲むようになった」「おしっこの量が増えた」「急にひどい便秘になった」といった症状(口渇・多飲・多尿)は、単なる加齢や季節のせいではなく薬の副作用の可能性があることを、服薬指導時にしっかりと伝えておきます。
② ビタミンK2製剤
骨のタンパク質を活性化し、カルシウムを骨にしっかりと定着させる「接着剤」の役割を果たす薬剤です。
同種同効薬の比較と使い分け
ビタミンK2製剤として使用されるのはメナテトレノン(グラケー)のみです。
単独で骨折を強力に防ぐというよりは、カルシウムの骨への取り込みを助けるため、他の薬剤と併用して用いられることが多いです。
【製剤の比較表】
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| メナテトレノン (グラケー) | 1日3回(食後) | 骨のタンパク質を活性化する接着剤。ワルファリン併用禁忌。 |
骨密度を大きく上昇させる力はありませんが、骨の微細構造(骨質)を改善する効果が認められています。そのため、骨密度はそこまで低くないものの骨質が劣化している患者や、他の薬剤の治療効果を底上げする目的で、補助的に併用されるケースが一般的です。
作用機序
- 骨芽細胞で合成される骨基質タンパク質「オステオカルシン」のグルタミン酸残基をカルボキシル化(Gla化)して活性型にする。
- 活性型となったオステオカルシンがカルシウムと強く結合し、骨へのカルシウムの沈着(石灰化)を促進する。
コンクリート(カルシウム)と鉄筋(コラーゲン)をしっかり結びつけるためには、オステオカルシンというタンパク質が必要です。
ビタミンK2は、このオステオカルシンを「カルシウムとくっつけることができる形(活性型)」に変換する補酵素として働きます。いわば、骨を組み立てるための優秀な「接着剤」です。
特徴
- 骨密度上昇効果はマイルドだが、骨の材質(骨質)を改善する。
- 脂溶性ビタミンであるため、食事に含まれる脂質や胆汁酸がないと腸管からほとんど吸収されない。
- 血液凝固因子の合成にも関与するため、抗凝固薬との相互作用を持つ。
吸収のメカニズムが特殊であり、服薬タイミングを間違えると薬効が全く得られなくなってしまうのが大きな特徴です。
処方鑑査(禁忌・併用注意)
- 【禁忌】
ワルファリンカリウムを投与中の患者。 - 【鑑査のポイント】
用法が必ず「1日3回 食後」に設定されているかを確認する。
ワルファリンは、肝臓でビタミンKの働きを阻害することで血液をサラサラにする薬です。
ここにビタミンK2製剤を投与してしまうと、ワルファリンの抗凝固作用が完全に打ち消されてしまい、致命的な血栓症を引き起こす恐れがあるため禁忌となります。
副作用
- 胃部不快感、腹痛。
- 悪心、下痢などの消化器症状。
- 発疹などの過敏症。
重大な副作用は少なく、安全性の高い薬剤ですが、1日3回服用するため胃腸障害などの消化器症状に注意します。
服薬指導のポイント
- 脂溶性で吸収されにくいため、必ず「食後(食後30分以内)」に服用するよう徹底して指導する。
- ワルファリンを飲んでいないか(他院処方も含め)をお薬手帳で最終確認する。
- 食品(納豆など)の摂取制限は必要ないことを伝えて安心させる。
「なぜ食後でなければならないのか」を論理的に説明します。「このお薬は油に溶ける性質があるので、食事の油分や、食事の後に分泌される胆汁(消化液)と混ざらないと、体に全く吸収されずに便として出ていってしまいます。必ずご飯を食べた直後に飲んでくださいね」と伝えると、患者のアドヒアランスが格段に向上します。また、ワルファリン服用時のように納豆を避ける必要はないことも添えておきます。
③ カルシウム製剤およびその他(配合剤・リン酸塩製剤)
骨の材料そのものを補給する製剤や、他の強力な薬剤(デノスマブなど)による副作用を防ぐためにセットで用いられる製剤です。
同種同効薬の比較と使い分け
カルシウム単独での骨折予防効果は不十分であるため、骨粗鬆症治療の主役にはなりませんが、土台作りとして重要です。役割や適応が異なるため、3つのカテゴリーに分けて整理します。
カルシウム製剤
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| L-アスパラギン酸Ca (アスパラCA) | 1日2〜3回 | 「有機塩」のカルシウム製剤。無機塩に比べて腸管からの吸収率が良いのが特徴。 |
| リン酸水素Ca (第二リン酸カルシウム「山善」) | 1日複数回 | 「無機塩」のカルシウム製剤。古くからある粉薬等で処方される。 |
食事からのカルシウム摂取が著しく不足している患者に対し、他の骨吸収抑制薬等と併用して処方されます。2026年時点で数あるカルシウム製剤の中で「骨粗鬆症」に適応があるのは以下の2成分のみです。
その他(配合剤)
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| 沈降炭酸Ca・コレカルシフェロール・炭酸Mg配合錠 (デノタスチュアブル配合錠) | 1日1回(2錠) | 沈降炭酸Ca、VD3、炭酸Mgの3成分配合。 プラリア投与時の低Ca血症予防として使用。 |
強力な骨吸収抑制薬であるデノスマブ(プラリア)の投与による重篤な低カルシウム血症を防ぐため、原則としてデノスマブとセットで処方されます。
リン酸塩製剤
| 薬品名(商品名) | 投与間隔・剤形 | 特徴と使い分け |
|---|---|---|
| リン酸水素Na・一水和物・無水リン酸水素Na配合錠 (ホスリボン配合顆粒) | 1日3回 | 骨粗鬆症は適応外。 低リン血症を伴う骨軟化症などの特殊な病態に使用。 |
骨の石灰化障害である「骨軟化症」や「くる病(ビタミンD抵抗性などによる低リン血症)」の治療に用いられます。一般的な原発性骨粗鬆症の適応はありません。
作用機序
- カルシウム製剤
ハイドロキシアパタイト(骨基質)の構成成分であるカルシウムを直接補給する。 - デノタスチュアブル
腸管からのCa吸収促進(ビタミンD)と、Ca・Mgの直接補給を同時に行い、血中Ca濃度の急低下を防ぐ。 - リン酸塩製剤
血中リン濃度を上昇させ、骨の石灰化を促す。
カルシウムやリンといったミネラル成分は、骨の大部分を占めるハイドロキシアパタイト(コンクリート部分)の直接の材料となります。
これらの製剤は、不足している材料を外からダイレクトに補給することで、骨形成を物理的にサポートし、強力な治療薬が効果を発揮するためのベースを整えます。
特徴
- カルシウム製剤
治療の土台を作る。過剰摂取すると、血中に余ったカルシウムが血管などに沈着する(異所性石灰化)リスクがある。 - 配合剤(デノタス)
デノスマブ使用時の安全確保に特化。錠剤が大きく、「水なしで噛み砕いて飲む」という特殊な剤形である。 - リン酸塩製剤
原発性骨粗鬆症ではなく、血中リン濃度が低下する特殊な疾患に用いる。
処方鑑査(禁忌・併用注意)
カルシウム製剤
- 禁忌
高カルシウム血症、腎結石のある患者。 - 併用注意
ジギタリス製剤(不整脈誘発リスク)。 - 用量確認
カルシウムとして1日500mg以上投与する場合は「分割投与(1日2〜3回)」になっているか確認する。一度に大量に腸管に入ってきても吸収できる量に限界があるため、まとめ飲みは非効率となる。
配合剤(デノタス)
- 禁忌
高カルシウム血症。 - 処方確認
デノスマブ(プラリア)投与患者に対し、デノタスチュアブルの処方漏れがないかを必ず確認する(低Ca血症予防のため原則必須)。
リン酸塩製剤
- 禁忌
高リン血症、高度な腎機能障害。 - 適応確認
一般的な骨粗鬆症で処方されていないか確認する。
副作用
- カルシウム製剤
便秘、高カルシウム血症。 - 配合剤(デノタス)
便秘、腹部膨満感、高カルシウム血症。 - リン酸塩製剤
下痢、高リン血症、低カルシウム血症。
カルシウム製剤やデノタスチュアブルは、腸の動きを緩やかにする性質があるため「便秘」の副作用が非常に多く見られます。一方、リン酸塩製剤は「下痢」を起こしやすいという違いがあります。
服薬指導のポイント
カルシウム製剤
- 腸での吸収効率を最大限に上げるため、指示された回数に分けて(分割して)こまめに服用するよう伝える。
- 副作用の便秘を防ぐため、日頃から水分や食物繊維を多めに摂るようアドバイスする。
配合剤(デノタス)
- 「水なしで噛み砕くか、口の中で溶かして」服用するよう強調して指導する。
- そのまま飲み込もうとすると喉に詰まる危険があるだけでなく、胃の中で適切に崩壊・溶解せず、本来の吸収効果が得られなくなるため。
リン酸塩製剤
- 粉薬の味が合わない場合は、水などに溶かして(薄めて)服用する工夫を提案する。
- 服用後に下痢を起こすことがあるため、注意して様子を見るよう伝える。
2-5. 現場で役立つ!重大な副作用マネジメントと医科歯科連携
BP製剤やデノスマブなど、強力な骨吸収抑制薬を長期間使用する際に避けて通れないのが「薬剤関連顎骨壊死(MRONJ:エムロンジ)」と「非定型大腿骨骨折(AFF)」という2つの重大な副作用です。
これらは発症頻度こそ稀ですが、患者のQOLを著しく低下させるため、薬剤師による「発症メカニズムの本質理解」と「初期症状のモニタリング」が早期発見の鍵となります。
MRONJに関しては近年、医科歯科連携における「休薬の考え方に大きな見直し」がされており、最新の知識へのアップデートが必須の分野です。
① 薬剤関連顎骨壊死(MRONJ)と最新の医科歯科連携
MRONJ(Medication-Related Osteonecrosis of the Jaw)は、顎の骨の組織が局所的に死んでしまい、歯肉から骨が露出したり、化膿して激しい痛みを伴ったりする難治性の副作用です。
本質理解(なぜ顎の骨が腐るのか?)
- 強力な骨吸収抑制薬により、古くなった骨を壊す働き(破骨細胞)が長期間ストップする。
- 抜歯などのダメージを受けた骨が、新陳代謝(リモデリング)によって修復されなくなる。
- 口腔内の無数の細菌が、修復されない古い骨に感染して壊死を引き起こす。
顎の骨は、歯を介して常に外界(口腔内の無数の細菌)に晒されている、体の中で最も過酷な環境にある骨です。
通常であれば、噛むことによる微小なダメージや抜歯による傷は、活発な骨リモデリングによってすぐに新しい骨へと修復されます。
しかし、強力なブレーキ薬(BP製剤やデノスマブ)によって破骨細胞の働きが強力に抑制されると、ダメージを受けた古い骨がいつまでも残ってしまいます。そこに口腔内の細菌が感染し、骨の組織が腐って溶けてしまうのがMRONJのメカニズムです。

MRONJは破骨細胞の分化やアポトーシスなど、強力な骨吸収抑制薬で問題になります。古くなった骨がキレイに掃除されなくて腐るイメージをすると覚えやすいです!
服薬指導と医科歯科連携のポイント(最新見解)
- 抜歯等の侵襲的な歯科治療の際「原則として骨粗鬆症治療薬は休薬しない」のが最新の考え方である。
- 休薬による骨折リスクの増加(特にデノスマブのリバウンドによる多発椎体骨折)の方が、生命予後に直結する問題である。
- 薬剤師は、患者に対し「歯科受診時は必ずお薬手帳を提示すること」と「日頃の口腔衛生(歯磨きや定期検診)の徹底」を指導する。
ここが現在の現場で最も重要なアップデートポイントです。
以前は「抜歯の数ヶ月前からBP製剤を休薬する」という対応が主流でしたが、関連学会がまとめた『顎骨壊死検討委員会ポジションペーパー2023』において、この考え方は大きく覆りました。
現在では「休薬してもMRONJを確実に防げるという科学的根拠はない」こと、そして何より「休薬による骨折リスク(特にデノスマブの強烈なリバウンドによる多発骨折)の方が、患者の命に関わるという理由から、「感染予防を徹底した上で、原則として休薬せずに抜歯等を行う」ことが強く推奨されています。
薬剤師は、歯科医師から休薬の指示があった場合でも、患者の原疾患のリスクを考慮し、必要に応じて処方医・歯科医師への情報提供を行うことが求められます。
また、患者には「勝手に薬をやめないこと」と「歯医者さんに行く時は、必ず骨粗鬆症の薬を飲んでいることを伝える(お薬手帳を見せる)こと」を繰り返し指導します。

休薬は原則推奨されていないだけで、絶対に休薬しないわけではありません!
患者背景や侵襲度に応じて個別判断されることも覚えておきましょう。
② 非定型大腿骨骨折(AFF)の早期発見
非定型大腿骨骨折(Atypical Femoral Fracture:AFF)は、転倒などの明らかな外傷がないにもかかわらず、歩行などのわずかな衝撃で、大腿骨の「まっすぐな部分(骨幹部など)」が突然ポキっと横に折れてしまう特殊な骨折です。
本質理解(なぜ丈夫な大腿骨が折れるのか?)
- 長期間(一般に3〜5年以上)、強力に破骨細胞の働きをストップさせ続けることが原因。
- 日々の生活で生じる骨の微小なヒビ(マイクロクラック)が、破骨細胞によって取り除かれなくなる。
- 古くて脆い骨(質の悪いコンクリート)が蓄積し、本来丈夫なはずの大腿骨が自重に耐えられずに折れてしまう。
健康な骨は、日々の生活で生じる「見えない微小なヒビ(マイクロクラック)」を、破骨細胞が壊し、骨芽細胞が作り直すことで常に新品の状態を保っています。
しかし、BP製剤やデノスマブを長期間使用し続けると、この「ヒビの修理工事」が行われにくくなります。
結果として、骨密度(骨の量)は高いにもかかわらず、中身はマイクロクラックだらけの「古くて脆い質の悪い骨」になってしまい、ある日突然、太ももの骨が体重の負荷に耐えきれずに折れてしまうのです。
服薬指導とモニタリングのポイント
- 完全骨折に至る数週間〜数ヶ月前から「大腿部(太もも)や鼠径部(脚の付け根)の鈍い痛み」という前駆症状が現れることが多い。
- 服薬指導の際、長期服用患者に対しては必ずこの「前駆痛の有無」を定期的にヒアリングする。
- 前駆痛が疑われる場合は直ちに処方医に報告し、X線等での確認と、骨吸収抑制薬の休薬または他剤(骨形成促進薬など)への変更を検討する。
AFFは突然ポキっと折れることもありますが、多くの場合は完全に折れる前にサインを出してくれます。それが「太ももや脚の付け根の重だるい痛み(前駆痛)」です。
薬剤師は、BP製剤やデノスマブを数年以上継続している患者に対し、毎回の服薬指導で「最近、歩くときや立ち上がるときに、太ももや脚の付け根あたりが痛むことはありませんか?」と具体的にヒアリングすることが極めて重要です。
この一声が、患者を寝たきりのリスクから救う最大の防御策となります。

次項では、2025年の最新のガイドラインに基づいて「どう使い分け、どう切り替えるか(シーケンシャル治療)」を解説します!
【2025年最新版】ガイドラインに基づく治療指針と薬物療法の提案

第2章では、個々の骨粗鬆症治療薬のメカニズムや、「なぜその服薬指導が必要なのか」という特徴を深く掘り下げてきました。
しかし、実際の臨床現場やJPALSの事例問題では、「目の前の患者に対し、どのタイミングで治療を開始し、数ある薬の中からどれを最初の選択肢(第一選択薬)として提案すべきか」という総合的な戦略が問われます。
本章では、最新の『骨粗鬆症の予防と治療ガイドライン2025年版』に基づき、薬剤師が現場で直ちに活用できる「治療介入の基準」と「骨折リスクに応じた薬剤選択のフロー」を分かりやすく解説します。
近年のガイドライン改訂の目玉である
- 骨折の危険性が「極めて高い(Very High Risk)」患者への強気なアプローチ
- 「Goal-directed treatment(目標指向型治療)」と「シーケンシャル治療(逐次療法)」の概念
これらの最新トレンドをしっかりと押さえることで、医師への処方提案や疑義照会の質、そして患者への治療の見通し(ゴール)の説明スキルが格段に向上します。

それでは、具体的な診断手順と治療開始のフローを見ていきましょう。
3-1. 骨粗鬆症の診断手順と治療開始基準
骨粗鬆症の治療を開始するかどうかは、単に「骨密度が低いから」という理由だけで決まるわけではありません。 最新のガイドラインにおいて、最も重要視される判断基準は「既存の骨折があるかどうか(脆弱性骨折の有無)」です。
現場で処方箋や検査値を見た際、患者が現在どのステージにいて治療対象となったのかを整理しました。
【原則1】「特定の骨折」があれば、骨密度に関わらず即治療開始!
転倒などのわずかな衝撃で起こる骨折(脆弱性骨折)のうち、以下の2つの部位の骨折歴がある場合は、その後の連鎖的な骨折リスクが極めて高いため、骨密度の値(YAM値)に関わらず薬物治療の対象となります。
- 椎体骨折(背骨が潰れる)
- 大腿骨近位部骨折(太ももの付け根が折れる)
【原則2】「その他の骨折」は骨密度を加味して判断
上記の2つ以外の脆弱性骨折(橈骨遠位端骨折、上腕骨近位部骨折、下腿骨、骨盤、肋骨骨折など)がある場合は「骨密度(YAM値)が80%未満」であれば治療開始基準に該当します。
- 橈骨遠位端骨折
- 上腕骨近位部骨折
- 下腿骨
- 骨盤肋骨骨折など
上記の軽微な外力によって発生した非外傷性骨折×「骨密度(YAM値)が80%未満」の場合
【原則3】「骨折がない場合」は骨密度とFRAX®(フラックス)で評価
まだ骨折したことがない(未骨折の)患者については、骨密度の数値とリスク評価ツールを用いて判定します。
- 即開始レベル
➢骨密度(YAM値)が70%以下(またはTスコア -2.5以下) - 要注意レベル
➢骨密度(YAM値)が70%超〜80%未満の場合、以下のどちらかを満たせば治療開始基準に該当します。- 両親の大腿骨近位部骨折の家族歴がある。
- FRAX®(フラックス)による10年間の骨折確率が15%以上である。
【用語解説:FRAX®とは?】
WHO(世界保健機関)が開発した「今後10年間に主要な骨粗鬆症性骨折を起こす確率」を計算するツールです。年齢、性別、体重、身長、既存骨折の有無、両親の骨折歴、喫煙、ステロイド使用歴、関節リウマチの有無などの簡単な質問に答えるだけで、パーセンテージが算出されます。
【現場の薬剤師のミッション】
処方鑑査や服薬指導の際「なぜこの患者さんに骨粗鬆症の薬が出たのか?」をこのフローに当てはめて推測することが重要です。
例えば、骨密度がYAM 75%で骨折歴もないのに薬が出ている場合、「FRAXでリスクが高いと判定されたのかな?」「ご家族に大腿骨の骨折歴があるのかな?」と背景を考えながらヒアリングすることで、より深い服薬指導と患者理解が可能になります。
3-2. 各薬剤の骨折予防効果と推奨グレード一覧(2025年版)
第2章で各薬剤の特徴を深掘りしましたが、ここでは最新のガイドラインに基づく「骨密度増加効果」と「骨折予防効果」のエビデンス(推奨グレード)を一覧表で確認します。
「どの部位の骨折リスクが高いか(または既に骨折しているか)」によって、選ぶべき薬剤が異なります。

現場での処方提案や、疑義照会時の強力な根拠となるデータです。
効果と推奨グレード一覧表(2025年版準拠)
(A: 強く推奨される、B: 推奨される、C: 十分なエビデンスがない/推奨されない)
| 薬効分類 | 薬剤名(一般名/先発商品名) | 骨密度増加(腰椎 / 大腿骨) | 椎体骨折の予防 | 非椎体骨折の予防 | 大腿骨近位部骨折の予防 |
|---|---|---|---|---|---|
| 【骨吸収抑制薬】 BP製剤 | アレンドロン酸(ボナロン、フォサマック) | A / A | A | A | A |
| リセドロン酸(アクトネル、ベネット) | A / A | A | A | A | |
| ミノドロン酸(ボノテオ、リカルボン) | A / A | A | C | C | |
| イバンドロン酸(ボンビバ) | A / A | A | B | C | |
| 抗RANKL抗体 | デノスマブ(プラリア) | A / A | A | A | A |
| SERM | ラロキシフェン(エビスタ) | A / A | A | C | C |
| バゼドキシフェン(ビビアント) | A / A | A | B | C | |
| 女性ホルモン | エストラジオール(ジュリナ、エストラーナテープ) | A / A | A | B | B |
| 【骨形成促進薬】 PTH製剤 | テリパラチド(フォルテオ、テリボン) | A / B | A | A | C |
| アバロパラチド(オスタバロ) | A / A | A | A | C | |
| 【デュアル】抗スクレロスチン抗体 | ロモソズマブ(イベニティ) | A / A | A | A | A |
| 【代謝調整薬】 活性型VD3製剤 | エルデカルシトール(エディロール) | A / A | A | A | C |
| アルファカルシドール(アルファロール、ワンアルファ) | B / B | A | C | C | |
| カルシトリオール(ロカルトロール) | B / B | A | C | C | |
| ビタミンK2製剤 | メナテトレノン(グラケー) | B / C | A | C | C |
一覧表から読み解く戦略のヒント
ほとんどの薬剤が「骨密度の増加」と「椎体(背骨)の骨折予防」には強いエビデンス(A)を持っていますが、寝たきりに直結する「大腿骨近位部骨折」を予防できる薬剤(A評価)は、アレンドロン酸、リセドロン酸、デノスマブ、ロモソズマブに限られます。
大腿骨の骨折歴がある患者や、大腿骨の骨密度が著しく低い患者に対しては、これら「大腿骨:A」の薬剤(ボナロン、プラリア、イベニティなど)が優先的に選択されることになります。
3-3. 薬剤選択のアルゴリズムと「Goal-directed treatment」
これまでは「とりあえず骨密度を上げる薬を出しておく」という治療が散見されましたが、最新のガイドラインでは「Goal-directed treatment(目標指向型治療)」という概念が強く推奨されています。
これは、高血圧や糖尿病の治療で「血圧〇〇未満」「HbA1c〇〇未満」という明確な目標があるように、骨粗鬆症においても「いつまでに、どの状態(骨折ゼロ、あるいは骨密度Tスコア > -2.5等)を達成するのか」というゴールを最初に設定し、逆算して最適な薬剤を選択・変更していく戦略です。
この目標を達成するため、患者が現在抱えている「骨折リスクの高さ」に応じて、スタート地点で選ぶべき第一選択薬が変わってきます。
① 極めて骨折リスクが高い(Very High Risk)患者へのアプローチ
以下の条件に当てはまる患者は、少しバランスを崩しただけで次々と骨折の連鎖(ドミノ骨折)を起こして寝たきりになる危険性が「極めて高い」状態です。
- 最近(過去2年以内)に椎体骨折を起こした
- すでに複数の椎体骨折がある
- 既存骨折があるのに加え、骨密度が著しく低い(Tスコア -3.0未満など)
- ステロイドを長期使用している
【選択される薬剤:骨形成促進薬を優先的に検討】
上記のようなVery High Risk患者に対しては、悠長にブレーキ(骨吸収抑制薬)をかけている時間はありません。
一刻も早く、確実に「骨を造り上げる」必要があるため、最も強力な「骨形成促進薬(テリパラチド、アバロパラチド)」または「デュアルアクション薬(ロモソズマブ)」を第一選択として治療をスタートすることが強く推奨されます。
② 骨折リスクが高い(High Risk)患者へのアプローチ
既存骨折はない(または骨密度がそこまで低くない既存骨折)が、骨密度が低く治療基準を満たしている患者です。一般的な骨粗鬆症のスタートラインと言えます。
【選択される薬剤:骨吸収抑制薬を優先的に検討】
まずはこれ以上骨を減らさないことをゴールとし、強力なブレーキ役である「ビスホスホネート製剤」や「デノスマブ」が第一選択となります。
比較的年齢が若く、閉経後早期の女性であれば、乳がん等のリスクを上げない「SERM」も有力な選択肢です。
③ 【重要戦略】シーケンシャル治療(逐次療法)のバトンタッチ
Goal-directed treatmentを実践する上で、薬剤師が絶対に理解しておかなければならないのが**「シーケンシャル治療(逐次療法)」の概念です。
これは「一生同じ薬を使い続けるのではなく、治療のステージや期間に合わせて薬を切り替えて(リレーして)いく」という戦略です。
本質理解:なぜ薬を切り替える必要があるのか?
特にVery High Risk患者で使用される強力な薬剤(テリパラチドやロモソズマブ)には、「生涯の投与期間上限(12ヶ月〜24ヶ月)」が厳格に定められています。
これらの薬で一気に骨を造り上げた後、上限が来たからといって治療を終了して放置すると、早期にスカスカな骨に逆戻りしてしまいます(特にロモソズマブ終了後は顕著です)。
そこで、造り上げた立派な骨を「維持」するために、投与期間上限を迎えた後は速やかに「デノスマブ」や「ビスホスホネート製剤」などの骨吸収抑制薬にバトンタッチ(スイッチ)します。
現場の薬剤師のミッション
- ロモソズマブやテリパラチドの処方箋を見た際、「この患者さんはVery High Riskなんだな」と背景を察知する。
- 服薬指導の初回から「この薬は1年(または2年)限定の強力な薬で、終わったら別の薬に切り替えて骨を維持していくというゴール(目標)がありますよ」と治療の全体像を見せてあげる。
- 期限が近づいてきたら、処方医に対して「次回でロモソズマブが12ヶ月になりますが、次の一手(BP製剤等への切り替え)はどうされますか?」と提案を行う。
このように、治療のゴールを見据えた上で「今どの薬のバトンを持っているのか」を管理するのが、薬剤師の最大の腕の見せ所となります。
3-4. 合併症や患者背景に応じた治療アプローチ(なぜこの病気で骨が弱る?)
骨粗鬆症は、単なる加齢や閉経だけでなく、他の疾患(合併症)や治療薬の影響によって引き起こされること(続発性骨粗鬆症)が非常に多い疾患です。
現場の薬剤師にとって重要なのは、「なぜその病気・薬で骨が弱るのか(病態生理の本質)」を理解し、それに合わせた最適な治療アプローチ(処方鑑査と服薬指導)を提案することです。

ここでは、現場で特によく遭遇する3つの代表的なケースについて解説します。
① 糖尿病患者へのアプローチ(AGEsによる骨質劣化)
【本質理解:なぜ糖尿病で骨が弱るのか?】
糖尿病患者は、骨密度が正常または高めであっても骨折しやすいという厄介な特徴があります。その原因は「骨質(コンクリートの質)」の劣化です。
高血糖状態が長期間続くと、体内で「AGEs(終末糖化産物)」と呼ばれる悪玉物質が大量に作られます。このAGEsが、骨の鉄筋部分であるコラーゲン線維にベタベタとまとわりつき、本来のしなやかさを奪ってしまいます。
結果として、骨密度はあっても「硬くて脆い、チョークのような骨」になってしまい、わずかな衝撃でポキっと折れやすくなるのです。
【治療アプローチと薬剤師の視点】
- 骨質を改善するアプローチが必要となるため、骨吸収抑制薬(BP製剤等)だけでなく、骨質改善効果が期待できるSERM(ラロキシフェン等)や活性型ビタミンD3製剤が有効な選択肢として考慮されます。
- 処方鑑査の際、糖尿病治療薬であるチアゾリジン系薬(ピオグリタゾン)には骨芽細胞の分化を抑制し骨折リスクを上げるという副作用があるため、骨粗鬆症リスクの高い閉経後女性への投与は慎重に鑑査します。
② 慢性腎臓病(CKD)患者へのアプローチ(ビタミンD活性化障害)
【本質理解:なぜCKDで骨が弱るのか?】
腎臓は、骨の健康に直結する2つの重要な働きをしています。
1つは「ビタミンDの最終活性化」、もう1つは「リンの排泄」です。
CKDが進行して腎機能が低下すると、活性型ビタミンDが作れなくなり、腸からのカルシウム吸収が激減します。
さらに、排泄できないリンが血中に溜まって血中カルシウムと結合してしまうため、「低カルシウム血症をきたしやすい状態」となります。
すると、体が危機を感じて副甲状腺ホルモン(PTH)を大量かつ持続的に分泌し(二次性副甲状腺機能亢進症)、骨を無理やり溶かして血中にカルシウムを補給しようとするため、骨がスカスカになってしまいます。
【治療アプローチと薬剤師の視点】
- 腎機能低下(eGFRが30未満など)がある場合、主に腎臓から排泄されるBP製剤は原則として投与推奨されません(蓄積による腎機能のさらなる悪化等のリスクのため)。
- BP製剤の代わりとなる強力な選択肢として、腎機能に影響されず投与可能な抗RANKL抗体(デノスマブ)が強く推奨されます。
- ただし、デノスマブを使用する際は、ただでさえ低カルシウム血症になりやすいCKD患者においてそのリスクが跳ね上がるため、活性型ビタミンD3製剤やカルシウム製剤(デノタスチュアブル等)の十分な併用と、厳重な血清カルシウム値のモニタリングが必要です。
③ ステロイド長期使用者へのアプローチ(GIOP:ステロイド性骨粗鬆症)
【本質理解:なぜステロイドで骨が弱るのか?】
ステロイド(糖質コルチコイド)は、骨に対してあらゆる方向から悪影響を及ぼす「骨の天敵」とも言える薬です。
最も大きな影響は、骨を作る職人である「骨芽細胞」を直接的に自死(アポトーシス)に追い込むことです。
さらに、腸管からのカルシウム吸収を抑え、尿へのカルシウム排泄を増やすため、体全体がカルシウム不足に陥り、二次的に骨を溶かす働き(骨吸収)も進んでしまいます。
ステロイドの使用を開始して数ヶ月という非常に短い期間で、骨密度が目に見えて下がる前から急速に骨折リスクが上昇するのが特徴です。
【治療アプローチと薬剤師の視点】
- ステロイド性骨粗鬆症(GIOP)は進行が早いため、一般的な骨粗鬆症よりも厳格な基準で、ステロイド開始と同時に早期から予防的に治療を開始することがガイドラインで定められています。
- 第一選択薬は、強力なブレーキ役であるBP製剤です。
- すでに骨折がある場合や、ステロイドの投与量が多く骨折リスクが極めて高い場合は、アポトーシスさせられた骨芽細胞を強力に復活させる骨形成促進薬(テリパラチド等)や、デノスマブが推奨されます。
- 薬剤師は、ステロイド内服薬(プレドニゾロン換算で1日5mg以上など)が3ヶ月以上継続して処方されている患者を見たら、「骨粗鬆症の予防薬(BP製剤など)はセットで出ているか?」を鑑査する癖をつけることが、患者を骨折から守る最大の防御壁となります。
3-5. 薬の効果を底上げする!非薬物療法(食事・運動・転倒予防)の指導
どんなに優れた骨粗鬆症治療薬を使っても、毎日の生活習慣が乱れていればその効果は半減してしまいます。

薬の説明に加えて「食事・運動・転倒予防」のワンポイントアドバイスを添えることで、治療効果を最大限に底上げすることができます。
① 食事指導(骨の材料を揃える)
骨の主成分であるカルシウム(目標:1日700〜800mg)を中心に、カルシウムの腸管吸収を助けるビタミンD、骨への定着を促すビタミンKをバランスよく摂取するよう指導します。
- カルシウムが豊富な食品
乳製品(牛乳、チーズ、ヨーグルト)、小魚、大豆製品、緑黄色野菜。 - ビタミンDが豊富な食品
サンマなどの魚介類、キクラゲ、干し椎茸。 - ビタミンKが豊富な食品
納豆、ほうれん草、ブロッコリー。 (※ただし、ワルファリン服用中の患者には納豆などのビタミンKを多く含む食品は注意が必要)

無機リンが多く含まれている加工食品(ハム、ソーセージ、練り製品、コンビニ弁当、コーラ)の腸管からのCa吸収の低下、PTHの分泌亢進と腎機能低下につながるため注意が必要です!
② 運動指導(骨に刺激を与える)
骨は、物理的な負荷(メカニカルストレス)がかかることで強くなる性質を持っています。
- 激しい運動は必要なく、ウォーキングや階段の昇り降り、家事の合間のかかと落とし体操など、骨にトントンと軽い刺激が加わる荷重運動が効果的です。
- また、屋外での適度な運動(日光浴)は、皮膚でのビタミンD合成を促すため一石二鳥の効果があります。

骨への物理的刺激はオステオカルシンの分泌を促し骨を強くします!
③ 転倒予防(最も重要な骨折回避策)
骨粗鬆症の患者にとって、最大の悲劇は「転んで骨を折ること」です。家の中でのちょっとしたつまずきが、寝たきりへの入り口になってしまいます。
- 住環境の整備
部屋を明るくする、床にコードや敷物を放置しない、手すりを設置するなどの工夫を促します。 - 薬剤師ならではの視点
睡眠薬や抗不安薬(ベンゾジアゼピン系など)の持ち越し効果によるふらつきや、降圧薬、テリパラチド製剤などによる「立ちくらみ・めまい」が転倒の原因になることが非常に多いです。服薬指導時にこれらの副作用リスクを必ず伝え、安全な動作(急に立ち上がらない等)を指導することが、骨折を防ぐ最強の防御策となります。

手すりの設置も介護保険で負担できることも!
担当ケアマネージャーと連携することも健康サポート薬局の役割の一つです!
4. JPALS認定薬剤師テスト対策!実践例題20選

ここでは、JPALS認定薬剤師(アドバンスト)試験や、日々の服薬指導に直結する骨粗鬆症の実践問題を、4つのテーマ別に各5問(全20問)ご用意しました。

最新のガイドライン(2025年版)にも対応しています。
知識の確認にぜひご活用ください!
4-1. 【病態・基礎編】(5問)
第1問:骨リモデリング
骨吸収を担う細胞と、その分化・活性化に必須のサイトカインの組み合わせとして正しいものはどれか。
- 骨芽細胞 ー RANKL
- 破骨細胞 ー RANKL
- 骨細胞 ー スクレロスチン
- 破骨細胞 ー オステオプロテゲリン(OPG)
【解答】
2. 破骨細胞 ー RANKL
【解説】 骨吸収を行うのは「破骨細胞」です。骨芽細胞の表面に発現するRANKLが、破骨細胞の前駆細胞にあるRANK受容体に結合することで、破骨細胞への分化・成熟・活性化が促進されます。 ※OPG(オステオプロテゲリン)はRANKLとおとり受容体として結合し、破骨細胞の形成を抑制する働き(ブレーキ)があります。
第2問:続発性骨粗鬆症
薬剤性骨粗鬆症の原因として、最も頻度が高く、かつ重症化しやすい薬剤はどれか。
- プロトンポンプ阻害薬(PPI)
- チアゾリジン系血糖降下薬
- アロマターゼ阻害薬
- 糖質コルチコイド(ステロイド)
【解答】
4. 糖質コルチコイド(ステロイド)
【解説】
ステロイド(糖質コルチコイド)は、骨芽細胞の機能抑制(アポトーシス誘導など)や、腸管からのカルシウム吸収抑制などを引き起こし、重篤な骨粗鬆症(ステロイド性骨粗鬆症:GIOP)を惹起します。使用開始後数ヶ月という早期から骨折リスクが跳ね上がるため、ガイドラインでも厳格な予防的治療が推奨されています。
第3問:カルシウム代謝調節ホルモン
副甲状腺ホルモン(PTH)の骨への作用に関する記述で正しいものはどれか。
- 持続的に分泌されると骨形成が促進される。
- 間欠的に投与されると骨吸収が強力に促進される。
- 間欠的に投与されると骨形成が促進される。
- カルシトニンと協調して骨吸収を促進する。
【解答】
3. 間欠的に投与されると骨形成が促進される。
【解説】
PTHは、生体内で「持続的」に過剰分泌される(副甲状腺機能亢進症など)と、破骨細胞を活性化して骨吸収を促進します。しかし、テリパラチドなどのように「間欠的(1日1回や週1回)」に投与すると、骨芽細胞のアポトーシスを抑制し骨形成を強力に促進する(アナボリック作用)というユニークな二面性を持っています。
第4問:骨代謝に関わるシグナル伝達
新しい骨粗鬆症治療薬の標的となっている「スクレロスチン」を主に産生・分泌する細胞はどれか。
- 骨芽細胞
- 破骨細胞
- 骨細胞
- マクロファージ
【解答】
3. 骨細胞
【解説】
スクレロスチンは、骨基質の中に埋もれた「骨細胞(オステオサイト)」から分泌される糖タンパク質です。骨を作る骨芽細胞のWntシグナル伝達経路を阻害し、骨形成を抑制する「強力なブレーキ」の役割を果たします。このブレーキを外すのが抗スクレロスチン抗体(ロモソズマブ)です。
第5問:ビタミンDの代謝
皮膚で合成、または腸管から吸収されたビタミンDが、最終的に「活性型ビタミンD」に変換される臓器はどこか。
- 肝臓
- 腎臓
- 副甲状腺
- 骨髄
【解答】
2. 腎臓
【解説】
ビタミンDはまず「肝臓」で25位が水酸化され(25-ヒドロキシビタミンD)、次に「腎臓」の近位尿細管で1α-ヒドロキシラーゼにより1位が水酸化され、最終的な活性型である1α,25-ジヒドロキシビタミンD3となります。腎機能が低下した患者(CKD等)ではこの最終活性化ができないため、活性型ビタミンD3製剤を外部から補う必要があります。
4-2. 【薬理・作用機序編】(5問)
第6問:ビスホスホネートの作用機序
窒素含有ビスホスホネート製剤(アレンドロン酸など)の主な作用機序はどれか。
- ファルネシルピロリン酸(FPP)合成酵素の阻害
- カテプシンKの阻害
- スクレロスチンの阻害
- RANKLの中和
【解答】
1.ファルネシルピロリン酸(FPP)合成酵素の阻害
【解説】
窒素含有ビスホスホネートは、骨吸収の過程で破骨細胞内に取り込まれ、メバロン酸代謝経路における「FPP合成酵素」を阻害します。これにより破骨細胞のアポトーシスが誘導され、強力な骨吸収抑制作用を発揮します。
第7問:デノスマブの特徴
抗RANKL抗体であるデノスマブ(プラリア)の特徴として誤っているものはどれか。
- 皮下注射製剤であり、半年に1回投与する。
- 重度の腎機能低下患者には禁忌である。
- 投与により低カルシウム血症を起こすリスクがある。
- 完全ヒトモノクローナル抗体である。
【解答】
2. 重度の腎機能低下患者には禁忌である。
【解説】
デノスマブは腎排泄型ではないため、重度の腎機能低下患者でも用量調節なしで使用可能です(禁忌ではありません)。ただし、腎不全患者では低カルシウム血症のリスクが非常に高まるため、カルシウム・ビタミンD製剤の併用と慎重なモニタリングが必須です。
第8問:ロモソズマブの作用機序
抗スクレロスチン抗体(ロモソズマブ:イベニティ)の作用機序として最も適切なものはどれか。
- 骨吸収抑制作用のみを有する。
- 骨形成促進作用のみを有する。
- 骨形成促進作用と骨吸収抑制作用のデュアルアクションを有する。
- 腸管からのカルシウム吸収を促進する。
【解答】
3. 骨形成促進作用と骨吸収抑制作用のデュアルアクションを有する。
【解説】
ロモソズマブは、骨形成を阻害するスクレロスチンを中和することで「骨形成を強力に促進」し、同時にRANKLの発現を低下させることで「骨吸収を抑制」します。この2つの作用を併せ持つため、デュアルアクション(二刀流)と呼ばれます。
第9問:SERMの組織選択性
SERM(ラロキシフェンなど)の作用に関する記述で正しいものはどれか。
- 骨に対してエストロゲン拮抗薬として働く。
- 乳腺・子宮に対してエストロゲン作動薬として働く。
- 骨に対してエストロゲン作動薬として働き、乳腺に対して拮抗薬として働く。
- すべての組織でエストロゲン作動薬として働く。
【解答】
3. 骨に対してエストロゲン作動薬として働き、乳腺に対して拮抗薬として働く。
【解説】
SERMは、骨に対してはエストロゲンと同じように作用(骨吸収を抑制)しますが、乳腺や子宮に対してはエストロゲンの作用をブロック(拮抗)します。そのため、乳がんなどのリスクを上げずに骨を保護できるのが最大の特徴です。
第10問:活性型ビタミンD3製剤の違い
エルデカルシトール(エディロール)が、従来のアルファカルシドールよりも骨密度増加効果に優れている理由として適切なものはどれか。
- 副作用の低カルシウム血症が全くない。
- 腸管からのカルシウム吸収促進に加え、骨吸収抑制作用も併せ持つ。
- 1日2回の服用で効果が安定する。
- 肝臓での代謝が不要なため即効性がある。
【解答】
2. 腸管からのカルシウム吸収促進に加え、骨吸収抑制作用も併せ持つ。
【解説】
エルデカルシトールは、従来のビタミンD3製剤の作用に加え、破骨細胞の形成を抑える「骨吸収抑制作用」を強化するように設計されています。そのため、他のビタミンD3製剤と比較して、より高い骨密度増加・骨折抑制効果を示します。
4-3. 【ガイドライン・最新治療編】(5問)
第11問:治療開始基準
原発性骨粗鬆症の薬物治療開始基準において、骨密度(YAM値)に関わらず直ちに治療を開始すべき既存骨折の部位はどれか。
- 橈骨遠位端骨折(手首)
- 上腕骨近位部骨折(肩)
- 椎体骨折(背骨)または大腿骨近位部骨折(足の付け根)
- 肋骨骨折
【解答】
3. 椎体骨折(背骨)または大腿骨近位部骨折(足の付け根)
【解説】
椎体骨折と大腿骨近位部骨折は、再骨折のリスクが極めて高いため、骨密度の数値に関わらず即治療対象となります。その他の脆弱性骨折の場合は、YAM 80%未満であることが条件となります。
第12問:骨折リスクが極めて高い(Very High Risk)患者への第一選択
最新のガイドラインにおいて、Very High Risk患者に対し、早期に確実に骨量を増やすために推奨される薬剤クラスはどれか。
- 活性型ビタミンD3製剤
- 骨形成促進薬(PTH製剤、ロモソズマブなど)
- SERM
- 経口ビスホスホネート製剤
【解答】
2. 骨形成促進薬(PTH製剤、ロモソズマブなど)
【解説】
複数の骨折があるなどリスクが極めて高い患者には、まず「骨を造り上げる」作用の強い骨形成促進薬から治療を開始し、その後に吸収抑制薬へバトンタッチする戦略が推奨されています。
第13問:シーケンシャル治療(逐次療法)
骨形成促進薬(ロモソズマブなど)の投与期間上限が終了した後の対応として正しいものはどれか。
- 骨折リスクがなくなったので全薬剤を休薬する。
- 得られた骨量を維持するため、速やかに骨吸収抑制薬(BP製剤、デノスマブ等)へ切り替える。
- 同じ薬を自費で継続する。
- 次の骨折が起きるまで経過観察する。
【解答】
2. 得られた骨量を維持するため、速やかに骨吸収抑制薬(BP製剤、デノスマブ等)へ切り替える。
【解説】
骨形成促進薬は投与終了後に放置すると、せっかく増えた骨密度が急降下してしまいます。これを防ぐために、維持療法として骨吸収抑制薬へ切り替える「シーケンシャル治療」が必須となります。
第14問:投与期間の上限
骨粗鬆症治療薬のうち、生涯の投与期間上限が「12ヶ月(1年)」と定められている薬剤はどれか。
- テリパラチド(フォルテオ)
- ロモソズマブ(イベニティ)
- デノスマブ(プラリア)
- アバロパラチド(オスタバロ)
【解答】
2. ロモソズマブ(イベニティ)
【解説】 ロモソズマブの投与上限は12ヶ月です。その他の上限は、テリパラチドが24ヶ月、アバロパラチドが18ヶ月となっています。
第15問:FRAXの活用
FRAX(フラックス)を用いて治療開始を検討すべきなのはどのような患者か。
- すでに大腿骨を骨折している患者
- 骨密度 YAM 65% の患者
- 骨折歴がなく、骨密度 YAM 70%超〜80%未満の患者
- 80歳以上のすべての患者
【解答】
3. 骨折歴がなく、骨密度 YAM 70%超〜80%未満の患者
【解説】
FRAXは「骨折歴はないが、将来の骨折リスクを評価する必要がある患者」に用いられます。YAM 70%以下なら即治療ですが、70〜80%のグレーゾーンにおいて、FRAXで10年間の骨折確率が15%以上であれば治療開始となります。
4-4. 【服薬指導・副作用マネジメント編】(5問)
第16問:ビスホスホネートの服薬指導
経口ビスホスホネート製剤(アレンドロン酸など)の服用方法として、誤っているものはどれか。
- 起床時の空腹時に服用する。
- 水道水(または浄水器の水)で服用し、お茶やジュースは避ける。
- 胃を守るために、服用後すぐに朝食を摂る。
- 服用後30分(イバンドロン酸は60分)は横にならない。
【解答】
3. 胃を守るために、服用後すぐに朝食を摂る。
【解説】 食事をすぐに摂ると薬の吸収が著しく低下(実質ゼロ)するため、服用後少なくとも30分は飲食を避ける必要があります。
第17問:デノスマブの自己中断リスク
デノスマブ(プラリア)の投与を自己判断で中断・遅延した場合に起こる「リバウンド」により、最も懸念される事態はどれか。
- 急激な高カルシウム血症
- 多発椎体骨折(複数の背骨が同時に折れる)
- 顎骨壊死の急激な進行
- 消化管出血
【解答】
2. 多発椎体骨折(複数の背骨が同時に折れる)
【解説】
デノスマブを中断すると、抑制されていた破骨細胞が猛烈に暴走し、数ヶ月で骨密度が治療前レベルまで低下します。これに伴い背骨がドミノ倒しのように何箇所も折れる「多発椎体骨折」のリスクが極めて高くなります。
第18問:顎骨壊死(MRONJ)と休薬の最新見解
抜歯などの歯科治療を行う際の、骨粗鬆症治療薬(BP製剤等)の休薬に関する最新の考え方(2023年版等)として正しいものはどれか。
- 抜歯の際は、必ず3ヶ月前から休薬すべきである。
- 休薬しても顎骨壊死の予防効果は不明確であり、原則として「休薬せずに」抜歯を行う。
- 歯科医の判断に関わらず、薬剤師が独断で休薬を指示する。
- デノスマブは半減期が短いため、抜歯当日のみ休薬すればよい。
【解答】
2. 休薬しても顎骨壊死の予防効果は不明確であり、原則として「休薬せずに」抜歯を行う。
【解説】
最新のポジションペーパーでは、休薬による骨折リスクの増加の方が危険であると考えられており、口腔衛生管理を徹底した上で、原則休薬せずに抜歯を行うことが推奨されています(医科歯科連携が不可欠です)。
第19問:非定型大腿骨骨折(AFF)の兆候
強力な骨吸収抑制薬の長期服用患者に対し、AFFの早期発見のために薬剤師がヒアリングすべき初期症状はどれか。
- 歯ぐきの痛みや腫れ
- 太もも(大腿部)や脚の付け根の鈍い痛み
- 手首の関節の腫れ
- 起床時の指のこわばり
【解答】
2. 太もも(大腿部)や脚の付け根の鈍い痛み
【解説】
AFF(非定型大腿骨骨折)は、完全に折れる数週間〜数ヶ月前から、太ももの重だるいような痛み(前駆痛)が出ることが多いです。長期服用者(3〜5年以上)にはこの症状の有無を定期的に確認します。
第20問:テリパラチド投与直後の注意点
テリパラチド(フォルテオ等)の自己注射指導において、副作用による転倒を防ぐために最も重要な指導はどれか。
- 注射後はすぐにウォーキングをする。
- 注射直後は一過性の血圧低下が起こることがあるため、30分程度は座るか横になる。
- 注射部位を強く揉む。
- 空腹での注射は絶対に避ける。
【解答】
2. 注射直後は一過性の血圧低下が起こることがあるため、30分程度は座るか横になる。
【解説】
テリパラチド投与直後は、一過性の血圧低下に伴うめまいや立ちくらみが現れやすいです。転倒して骨折することを防ぐため、特に投与初期は注射後の安静を徹底して指導します。
5. 骨粗鬆症に関するよくある質問(FAQ)
-1024x576.jpg)
現場で患者さんからよく受ける質問や、薬剤師が疑問に感じやすいポイントをQ&A形式でまとめました。

疑問がたくさん湧くのは学習が進んでいる証拠です!
FAQをチェックして知識を広げてみましょう!
- Q1: ビスホスホネート製剤を飲み忘れた場合はどう指導すればいいですか?
- A
気づいたのが「その日の朝の食前」であれば、すぐに服用してOKです。それ以降なら、その日は飛ばして翌朝に1回分を服用してください。
経口ビスホスホネート製剤(アレンドロン酸やリセドロン酸など)は、起床時・空腹時でなければ効果がありません。
- 毎日服用の場合
その日の朝の食事前に気づいたなら、すぐに飲んで30分(イバンドロン酸は60分)は横にならず朝食を控えてもらいます。昼以降に気づいた場合は、その日は飲まずに翌朝から再開します。 - 週1回・月1回の場合
翌朝に気づいたなら、その日の朝に1回分を服用します。決して「2回分を一度に飲む」ことはしないよう強く念押ししてください。
- 毎日服用の場合
- Q2: 骨粗鬆症の治療薬は、一生飲み続けなければならないのですか?
- A
骨折リスクが十分に低下し、目標(ゴール)を達成すれば「休薬」を検討できる場合があります。
「Goal-directed treatment(目標指向型治療)」に基づき、骨密度が目標値(Tスコア > -2.5など)に達し、新たな骨折がない状態が数年続けば、医師の判断で一旦休薬(ドラッグホリデー)を設けることがあります。特にビスホスホネート製剤は骨に長期間留まるため、休薬中もある程度の効果が持続します。ただし、自己判断での中断は禁物であり、定期的な検査で骨の状態をチェックし続けることが前提です。
- Q3: デノスマブ(プラリア®)を自己中断するとどうなりますか?
- A
急激な骨密度低下と「多発椎体骨折」が起こる極めて高いリスクがあります。
デノスマブは、薬をやめると抑制されていた破骨細胞が一気にリバウンドして暴走する性質があります。中断から半年〜1年以内に、背骨がドミノ倒しのように何箇所も同時に折れてしまう「多発椎体骨折」の報告が多くなされています。やむを得ず中止する場合は、必ず医師の指導のもとでビスホスホネート製剤などへ切り替える(シーケンシャル治療)必要があります。
- Q4: 歯の治療(抜歯など)が必要になったとき、骨粗鬆症の薬はどうすればよいですか?
- A
最新のガイドラインでは、原則として「休薬せずに」治療を行うことが推奨されています。
かつては抜歯前の休薬が一般的でしたが、現在では「休薬による骨折リスクの増加」の方がデメリットが大きいと考えられています。休薬しても顎骨壊死(MRONJ)を確実に防げるエビデンスはありません。歯科医師に「骨粗鬆症の薬を飲んでいる」ことを正確に伝え、徹底した口腔ケアと感染予防を行いながら、薬を継続したまま抜歯を行うのが現在のスタンダードです。
- Q5: 薬を飲んでいれば、食事やサプリメントは気にしなくて良いですか?
- A
薬の効果を最大限に引き出すためには、食事(カルシウム・ビタミンD)の補給が不可欠です。
薬はあくまで「骨代謝のサイクル」を整えるものであり、骨の原材料(カルシウム)そのものが不足していては丈夫な骨は造られません。特に日本人はカルシウム摂取量が不足しがちです。また、強力な骨吸収抑制薬を使用する際は、血中カルシウムが骨に取り込まれて一時的に不足(低カルシウム血症)しやすくなるため、食事やサプリメント、配合剤(デノタスチュアブル等)でしっかりと材料を補うことが重要です。
- Q6:なぜ副甲状腺ホルモン受容体作動薬は骨形成促進薬なのに高カルシウム血症が起こるのですか?
- A
テリパラチドは、間欠的に投与することで骨形成(骨芽細胞の働き)を優位に促進する薬剤ですが、同時に副甲状腺ホルモン(PTH)本来の作用も一時的に発現するからです。
具体的には、注射後に以下の作用が同時に起こります。
- 腎臓でのカルシウム再吸収の促進
- 活性型ビタミンDを介した腸管からのカルシウム吸収の促進
- 骨からのカルシウム動員(骨吸収の一部亢進)
この結果、血中カルシウム濃度は注射後数時間をピークに一過性に上昇します。
つまり、テリパラチドは「骨形成を促進する薬」でありながら、カルシウムの体内動態としては一時的に“上昇方向”に働くため、副作用として高カルシウム血症がみられることがあります。
なお、この上昇は通常一過性であり、臨床的に問題となるケースは多くありませんが、高齢者や腎機能低下患者では注意が必要です。
- Q7:なぜ高Ca血症で「多尿・口渇」になるのか?
- A
血中カルシウム濃度が異常に高くなると、腎臓(尿細管)での水分の再吸収が妨げられ、尿を濃縮できなくなります。その結果、薄い尿が大量に出る「多尿」となり、体内の水分が失われて脱水状態になるため、異常な「喉の渇き(口渇)」を感じるようになります。「副作用を防ぐために、お水やお茶をこまめに飲んでくださいね」と指導することは、この脱水・口渇サイクルを断ち切るための理にかなったアプローチなのです。
6. まとめと学習の振り返り

本記事では、骨粗鬆症の病態生理から最新のガイドライン(2025年版)に基づく薬物療法、そして現場で役立つ副作用マネジメントや服薬指導のポイントまでを網羅的に解説してきました。
今回の学習の重要ポイントを振り返ってみましょう。
- 骨のリモデリング
破骨細胞(RANKL)と骨芽細胞(Wntシグナル)の絶妙なバランスによって骨は維持されている。 - 薬剤の特性
骨吸収抑制薬(ブレーキ)、骨形成促進薬(アクセル)、デュアルアクション、そして材料補給。それぞれの「なぜその飲み方・指導なのか」という根拠(エビデンス)を理解する。 - 最新の治療戦略
「Goal-directed treatment(目標指向型治療)」を意識し、Very High Risk患者には骨形成促進薬から開始する、上限期間後は速やかに次のバトンへ繋ぐ「シーケンシャル治療(逐次療法)」を実践する。 - 副作用マネジメント
MRONJにおける医科歯科連携(原則休薬しない)や、AFFの早期発見(太ももの前駆痛ヒアリング)など、薬剤師による継続的なモニタリングが命綱となる。
骨粗鬆症治療のゴールは、単に数値を上げることではなく「生涯、自分の足で歩き続け、QOLを維持すること」にあります。最新の知見を備えた薬剤師の適切な介入こそが、ドミノ骨折を食い止め、患者さんの未来を守る大きな力となります。

この記事が、あなたのJPALS認定薬剤師(アドバンスト)取得、そして日々の臨床現場での自信ある処方提案の一助となれば幸いです。
この記事が書けるまでに学習した資料
今回の記事作成にあたり参考にし、現場の薬剤師さんにもぜひ手元に置いてほしい最新の書籍や資料をご紹介します。
『骨粗鬆症の予防と治療ガイドライン 2025年版』

10年ぶりに改訂されたので確認しておくことをオススメします。
今日の治療薬 2026年
- 知識をアップデートしたい人
- 勉強本の最初の1冊目を探している人
- 最新のガイドラインや新薬を勉強したい人
- 使用レビュー
- 良かった点
- 悪かった点
私は『今日の治療薬』で知識をアップデートできました!
最新の動向や薬物療法の最新エビデンス(ガイドライン)が確認できるため「”今”必要な医薬品知識が身に付きます!」
「どうせ索引として使用するだけでしょ?」
「添付文書見れば解決できるでしょ?」
「一冊あれば十分でしょ?」
と考えているなら大間違い!
項目の最初は図解で薬理作用が確認できるため、大枠を確認してから診療ガイドラインと医薬品分類を基に特徴を理解できるため「日々の学習用に最適の1冊」です!
他にも「治療薬マニュアル」や「治療薬ハンドブック」がありますが、私の見解ではあちらは索引向けです。
私は学習する上で必ず1番最初に確認するのが『今日の治療薬』なので、毎年購入している学習本の1つです!
- 最新のガイドラインが簡潔にまとまっている
- 図解で薬理作用が解説されており分かりやすい
- 同種同効薬の違いが表でまとまっている
- とにかく情報がまとまっており重要なPOINTがスッと頭に入る
- 今日の治療薬を読んで勉強すると研修認定薬剤師の単位が取れる
- スマホ対応していると嬉しい(ヤクチエで事足りるが…)
- それ以外は思いつきません‼それだけ必須の勉強本です!

勉強で必須級の1冊なので、古くなっている方は最新版を購入して勉強してみましょう!「こんなに自分の知識が古くなっていたのか!」ときっと驚くはずです!
この症例にいちばん適切な薬剤が選べる 同効薬比較ガイド
- 同種同効薬の違いを知りたい方
- 一覧表で同種同効薬を確認したい方
- 同種同効薬比較で一番わかりやすい本をお探しの方
- 使用レビュー
- 良かった点
- 悪かった点
私はこの本で同種同効薬の違いをマスターできました!
こちらの編集者の厚田先生と平山先生には講義や実習でもお世話になった先生です。講義も非常に分かりやすく学生からも大変評判が良かったです!
こちらのテキストは同種同効薬が一覧表で良くまとまっており、かつ図解で薬理作用も載せてくれているため、視覚的にも理解しやすいのが特徴です。
副作用への対応や投与量の微調整など、臨床現場で直面する具体的な判断ができるようになります。「この副作用を避ける代替案は?」「腎機能に見合った選択は?」といった、一歩踏み込んだ薬剤比較や相互作用のチェックに最適です。
「同種同効薬の違いをマスターしたい」すべての薬剤師にオススメの1冊です。
- 図解で薬理作用が確認できる
- 同効薬の一覧表で医薬品の違いがすぐ分かる
- 薬効群ごとに各薬剤の特徴や違いを理解できる
- 上巻と下巻の2冊購入が必要
- 2019出版と少し古く新薬が網羅されてない

2019年出版のため新薬が含まれていないのが痛いところ…。
ただし、比較系のテキストの中で最も分かりやすかった勉強本の一つです。
最新の今日の治療薬で新薬をカバーしつつ勉強すればOKです!
薬剤師のためのナレッジベース 2nd Edition
- ガイドラインのポイントを一挙に確認したい方
- 処方鑑査、副作用、服薬指導のポイントを押さえたい方
- 明日から使える知識をゲットしたい方
- 使用レビュー
- 良かった点
- 悪かった点
私はこの商品で最新の治療方針とガイドラインを確認できました!
「ガイドラインベースで最新の薬剤情報や治療方針を一挙に勉強できる本は良い本はないか?」と探していたところ『薬剤師のためのナレッジベース』を発見!
基礎知識が抜けている方は、一度青本や今日の治療薬などで勉強し直してから本書を読むと、ガイドラインの重要ポイントがスッと頭に入ってきます。
疾患ごと、薬効群ごとに非常に良くまとまっており、ドリルダウン形式で詳細をガイドラインベースで解説しているため最新の治療方針をアップデートすることが可能です!
- 疾患ごとに時短でサクッと勉強可能
- 薬剤情報とガイドラインを押さえられる
- 各疾患の1ページ目の治療薬チェックリストが一覧表でわかりやすい
- 臨床寄りで1から勉強する方向けではない
- 薬理作用を押さえながら勉強できるものではない

「ガイドラインは長くて読む気にならないし、ガイドライン情報を業務にどうやって活かすの?」とお悩みの方は、本書であれば要点をしっかり押さえて勉強することが可能です!
服薬指導のツボ 虎の巻
- 新人薬剤師
- 服薬指導が苦手な方
- 実践的な服薬指導の知識を得たい方
- 使用レビュー
- 良かった点
- 悪かった点
私はこの本でわかりやすく説明できるようになりました!
本書は私が新人の時に大変お世話になった本です。
「薬理作用を十分に分かっていても、実際に患者様にはどうやったら分かりやすく伝わるかな?」と悩んでいる方なら1読の価値ありです。
ベテラン薬剤師でも、一読すると「ココがPOINTだったよな!」と復習になると思います。
処方例を基に服薬指導の実践的な会話例を勉強できる良本です。
- 明日からすぐに使える服薬指導のツボが分かる
- 薬剤師が押さえておきたい副作用や相互作用が分かる
- 服薬指導で絶対に押さえておくべきポイントが分かる
- 1万円と非常に高価
- ポイントは押さえているが、何故?という疑問には答えてくれない

薬学の知識を患者様に分かりやすく伝えるメソッドが詰まった1冊です。

▼隙間時間で知識をアップデートするなら▼
医療情報サイト m3.com がオススメ!
「薬剤師は一生勉強…」
頭ではわかっていても、日々の業務に追われて、気づけば勉強が後回しになっていませんか?
次々と承認される新薬や、改訂されるガイドライン。

- この新薬ってどんな薬なの?
- 調剤報酬改定の改定内容のポイントは?
- 後輩の質問に自信を持って答えられない…
そんな風に焦る瞬間、ありますよね。
そのまま放置していると、あっという間に知識が古くなり「使えない薬剤師」の仲間入りです。
そんな「忙しいけれど、しっかり知識はアップデートしたい」という薬剤師さんに全力でおすすめしたいのが、日本最大級の医療情報サイト「m3.com」です。
通勤中の電車内や、お昼休みのたった5分。
日常のスキマ時間を使うだけで、知識のアップデートがスマホ1台で簡単に完結します!
無理なく自分のペースで続けられるのが最大の魅力です。


私が重宝しているのは「専門家コラム」です!
日々の処方鑑査や疑義照会の自信が劇的に変わりますよ。
後輩からの質問にも、根拠を持って答えられるようになります!

無料で豊富なサービスが嬉しい!
通勤や昼休みの隙間時間で知識をアップデートしよう!

コメント